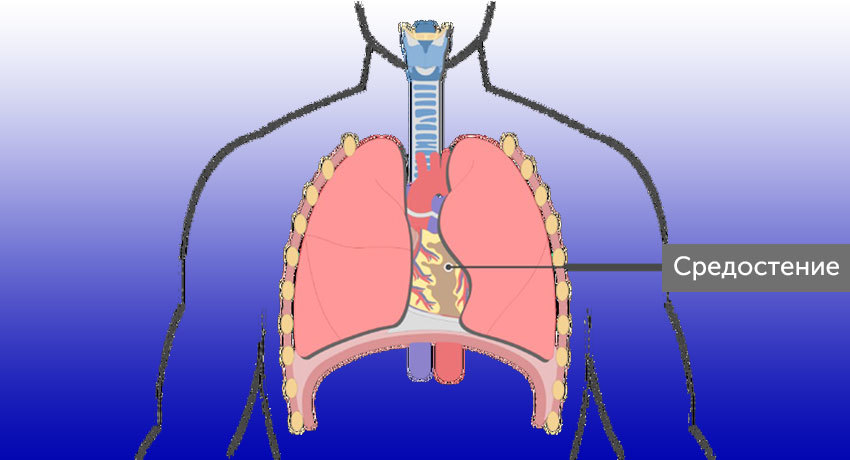
Средостением называют комплекс органов, окруженных жировой клетчаткой, который находится в грудной клетке между легкими. Анатомически его делят на две части. В верхнем средостении находится тимус (вилочковая железа) у детей и оставшаяся на его месте жировая клетчатка у взрослых, отрезки верхней полой вены и аорты, плечеголовные вены, пищевод, трахея, грудной лимфатический проток, различные нервные структуры.
Нижнее средостение делится на три отдела (на эти же отделы можно разделить сразу всё средостение — и верхнее, и нижнее):
- В переднем средостении находится тимус, внутренние грудные вены и артерии, лимфоузлы.
- Среднее, или центральное, средостение включает сердце, полые вены, восходящий отдел и дугу аорты, легочные артерии и вены, трахею и главные бронхи, лимфатические узлы.
- В заднем средостении расположены парная и полунепарная вены, блуждающие нервы, аорта, пищевод, грудной лимфатический проток, лимфоузлы.
Разновидности опухолей средостения
Всего в средостении встречается около 100 разновидностей доброкачественных и злокачественных новообразований, причем, злокачественные диагностируют в 4 раза чаще.
Наиболее распространенные образования в переднем средостении:
- Лимфомы Ходжкина и неходжкинские лимфомы — опухоли из лимфоидной ткани.
- Тимомы и кисты тимуса (вилочковой железы) чаще всего доброкачественные, в 30% случаев они растут агрессивно, прорастают через капсулу железы и вторгаются в соседние ткани.
- Опухоли из зародышевых клеток в 60–70% случаев являются доброкачественными.
- Образования из щитовидной железы также иногда могут находиться в средостении, чаще всего это различные формы зоба.
Наиболее распространенные образования в центральном средостении:
- Бронхогенная киста — один из наиболее распространенных типов кист, встречающихся в средостении. Представляет собой полость со слизистой жидкостью внутри.
- Лимфаденопатия — увеличение лимфатических узлов.
- Перикардиальная киста — происходит из околосердечной сумки.
- Опухоли трахеи — бывают доброкачественными и злокачественными.
- Опухоли пищевода, в том числе рак.
Мы вам перезвоним
Наиболее распространенные образования в заднем средостении:
- Нейрогенные опухоли — самый распространенный тип новообразований в заднем средостении. В 70% случаев являются доброкачественными, чаще всего встречаются у детей. Могут происходить из оболочек нервов, ганглиозных и параганглиозных клеток. Встречаются невриномы, шванномы и др.
- Лимфаденопатия.
- Экстрамедуллярный гемопоэз — очаги кроветворения за пределами красного костного мозга. При этом развивается анемия.
- Злокачественные опухоли и метастазы в грудном отделе позвоночника.
Частота встречаемости некоторых опухолей средостения:
- Опухоли тимуса 10–20%
- Опухоли из нервных структур 15–25%
- Герминогенные опухоли (из зародышевых клеток) 15–25%
- Лимфомы 20%
- Мезенхимальные опухоли (из мягких тканей) 5–6%
Симптомы опухолей средостения
Симптомы неспецифичны: они встречаются при различных заболеваниях, и по ним невозможно точно сказать, имеется ли у пациента опухоль средостения. Диагноз можно установить только по результатам обследования. Возможные клинические проявления: боль в груди, одышка, кашель, нарушение глотания, повышение температуры тела, озноб, потливость по ночам, охриплость голоса, потеря веса без видимой причины, свистящее шумное дыхание (стридор), увеличение подкожных лимфатических узлов.
У некоторых пациентов встречаются симптомы, связанные со сдавлением большой опухолью нервных структур и крупных кровеносных сосудов:
- Синдром верхней полой вены — состояние, при котором нарушается отток крови от верхней части тела. Проявляется в виде головных болей и головокружений, отека шеи, лица, рук, покраснения (эритема) или синюшности (цианоз) кожи, покраснения белков глаз, набухания вен на шее, нарушения зрения. Если отток венозной крови нарушается очень сильно, возникает одышка, затруднения во время глотания, охриплость голоса. Может скапливаться жидкость в плевральной полости.
- Синдром Горнера развивается в результате сдавления нервов, которые соединяют головной мозг с глазами «обходным» путем, опускаясь в спинной мозг, а затем снова поднимаясь к голове. При этом на стороне поражения происходит опущение века, сужается зрачок и возникает сухость кожи в результате нарушения потоотделения. Аналогичная симптоматика развивается при некоторых злокачественных опухолях легкого.
- Парез гортани и диафрагмы в результате сдавления иннервирующих их нервов.
Опухоли средостения могут достигать гигантских размеров, вплоть до того, что занимают половину грудной клетки. При этом состояние больного сильно ухудшается. Большие новообразования способны приводить к деформации грудной клетки.
Опухоли вилочковой железы способны приводить к ряду эндокринных нарушений: синдрому
Методы диагностики
Зачастую опухоль в средостении выявляют с помощью рентгенографии. Снимки в передней и боковой проекциях позволяют оценить размеры, форму и локализацию новообразования. Более подробную информацию помогает получить компьютерная томография (КТ) с внутривенным контрастированием. Ее применяют как стандартный уточняющий метод диагностики. Выполняют КТ грудной и брюшной полости, таза.
Магнитно-резонансная томография показана при больших размерах опухолей, подозрении на сосудистые образования и патологии крупных сосудов, увеличении лимфатических узлов, поражениях сердца. При подозрении на наличие очагов в головном мозге выполняют КТ или МРТ головы с контрастированием.
Трахеобронхоскопия (эндоскопическое исследование трахеи и бронхов) помогает выявить прорастание опухоли в дыхательные пути или их сдавление извне. Отдаленные метастазы и поражение лимфатических узлов можно выявить с помощью ультразвукового исследования.
Наиболее современный и эффективный метод выявления метастазов злокачественных опухолей — ПЭТ/КТ. Во время
При подозрении на метастазы в костях выполняют остеосцинтиграфию. Это исследование также предполагает применение радиофармпрепаратов.
Обследование при опухолях средостения обязательно включает проведение биопсии. Врач должен получить образец ткани патологического образования для исследования в лаборатории. Забор материала можно провести разными способами:
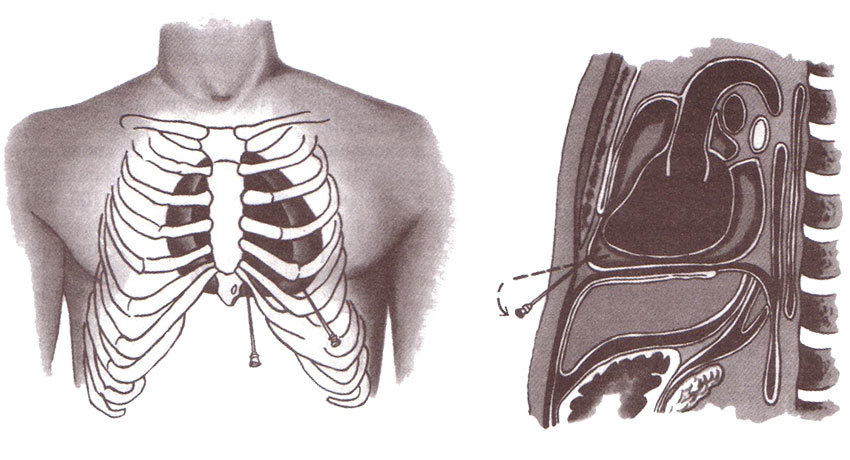
- Пункционную биопсию проводят с помощью иглы. В зависимости от локализации, ее можно выполнить через грудную стенку под контролем КТ или УЗИ (трансторакально — точность диагностики достигает 70–95%), во время эндоскопических процедур: трансбронхиально (через стенку бронха), трансэзофагеально (через стенку пищевода).
- Во время бронхоскопии — специальным инструментом, если опухоль прорастает в стенку бронха.
- Во время медиастиноскопии — эндоскопического исследования средостения через разрез в яремной выемке (над грудиной) или в промежутке между вторым и третьим ребрами слева от грудины (операция Чемберлена).
В лаборатории проводят гистологическое, а также иммуногистохимическое исследование. Это помогает оценить характер образования и установить его гистологический тип.
В международной клинике Медика24 проводятся все современные виды диагностики. Наши врачи максимально оперативно установят точный диагноз и назначат наиболее эффективное лечение в соответствии с современными международными протоколами.
Узнать больше о диагностике опухолей средостения
Лечение опухолей средостения
Лечебная тактика главным образом зависит от типа и локализации опухоли. При опухолях тимуса обычно выполняют хирургическое вмешательство с последующим курсом лучевой терапии, химиотерапии. Ранее всегда прибегали к открытой операции через разрез со стернотомией — пересечением грудины. Это очень травматичная и сложная операция, она сопряжена с высокими рисками осложнений, после нее пациентам требуется длительный восстановительный период. В настоящее время активно применяются малоинвазивные видеоторакоскопические вмешательства через проколы в грудной стенке.
В международной клинике Медика24 такие операции выполняют ведущие торакальные хирурги в операционных, оснащенных новейшим оборудованием.
Преимущества
- Меньшая травматичность, более низкий риск осложнений, таких как инфекции, кровотечение.
- Более короткий восстановительный период. Пациенты быстрее возвращаются к привычной жизни, работе.
- Менее выраженные и продолжительные боли в послеоперационном периоде.
- Более короткие сроки госпитализации.
При лимфомах, как правило, проводят облучение с предварительным курсом неоадъювантной химиотерапии. Нейрогенные опухоли в заднем средостении удаляют хирургически.
При доброкачественных образованиях в средостении, которые не вызывают симптомов, зачастую придерживаются выжидательной тактики. Пациенту назначают периодические визиты в клинику для контрольных осмотров и обследований. Если образование достигает больших размеров и становится симптомным, встает вопрос о хирургическом вмешательстве.
Более подробная информация о хирургическом лечении различных видов опухолей средостения представлена в отдельной статье на нашем сайте.
В международной клинике Медика24 применяются практически все современные методы диагностики и лечения опухолей средостения. С пациентами работают ведущие врачи-специалисты, мы применяем современные технологии и противоопухолевые препараты новейших поколений. Лечение проводится в соответствии с современными международными протоколами, на уровне передовых клиник мира. Для каждого пациента подбирается индивидуальная тактика лечения, в соответствии с типом, локализацией, размерами новообразования, с учетом общего состояния здоровья и сопутствующих патологий. Это помогает добиваться максимально высокой эффективности и наилучшего прогноза.



