Как делают операции на позвоночнике
В России издавна существует мнение, что качественное лечение можно получить только за границей. В основном его поддерживают пациенты, разочаровавшиеся в отечественной системе ОМС — экстраполируя собственный опыт на всю нашу медицину. В общем, принято нашу медицину ругать, а я — постараюсь похвалить.
Да, в среднем уровень медицины за границей выше, но это не означает, что лететь в Израиль, Германию или США — единственный выход из ситуации. Альтернатива есть и в России — с тем же уровнем качества, но куда более гуманными ценами.
В том, что это не просто красивый слоган, мне довелось убедиться самому в одной частной столичной клинике, где хорошим, опытным врачам создали идеальные условия для работы. Международная клиника Медика24 — весьма достойное лечебное учреждение с сильной командой хирургов. В этой клинике под одной крышей и стационар с операционными, и
Но я приехал сюда для того, чтобы посмотреть на работу нейрохирурга, вертебролога Игоря Юрьевича Малахова. Он проводит эндоскопическое удаление межпозвонковой грыжи у пациента 44 лет. Операционное вмешательство выполняется по новейшим немецким протоколам — с использованием так называемого интраламинарного доступа под полным эндоскопическим контролем по методике iLESSYS® Delta. Такие операции пока уникальны для России — на всю страну только 3 клиники, где их проводят. В Москве их делает только Игорь Юрьевич в международной клинике Медика24 и увидеть этот редкий случай было крайне интересно.
В нашем случае пациент страдал от периодических болей в пояснице, но долгое время ограничивался мазями и массажем. После визита к мануальному терапевту течение болезни усилилось. У пациента начались острые «простреливающие» боли, отдающие в ногу, конечность немела, мужчине стало тяжело наклоняться. Диагностика с помощью МРТ выявила грыжу. Это деформация межпозвоночного диска, при котором он сдавливает нервные корешки, что приводит к болям и неврологическим синдромам.
Операцию пациенту проводили через разрез длиной всего 1 см, она длилась 45 минут, и уже на следующий день человек без грыжи и без болей в спине уехал домой.
Вообще говоря, нейрохирургические операции всегда были сложными, тонкими и довольно рискованными. В России лечение межпозвонковых грыж и спинального стеноза (сужения центрального позвоночного канала) до сих пор осуществляется по устаревшим протоколам: когда годами может длиться консервативное лечение (лекарствами, массажами
Причина этого понятна: операции на позвоночнике традиционными методами предполагают, что хирургу приходится рассекать мышцы, сдвигать нервные корешки, рискуя их повредить, что может привести к параличу. Классическая операция на межпозвонковую грыжу требует установки металлических имплантов. Все подобные вмешательства чреваты серьезными осложнениями и требуют длительной последующей реабилитации с привлечением неврологов, физиотерапевтов и массажистов.
Можно понять и страхи пациентов, которые готовы терпеть физические ограничения и покупать обезболивающие, лишь бы не подвергаться рискам, связанным с операцией.
На этом основан огромный спрос на безоперационные методы лечения грыж, появились альтернативные околомедицинские направления, остеопаты, целые «центры здоровой спины». И вместе с ростом этой индустрии растет вероятность навредить себе. Если спина болит — опасно доверять ее «специалисту», который даже не интересуется рентгеновским снимком пациента, а сразу начинает хрустеть его позвонками. Пример нашего пациента тому подтверждение.
Не лечить грыжу нельзя. Она не «рассосется» сама, массажи и обезболивание — это снятие симптомов, причем, временное. Деформация позвоночного столба, изменение распределения нагрузки, дальнейшее сдавливание нервных корешков — приведет только к тому, что ситуация ухудшится. Грыжа может смениться секвестром — разрывом фиброзных стенок межпозвоночного диска и выдавливанием его внутреннего содержимого (пульпозного ядра) в
С болью в спине нужно идти к хирургу. Тем более, что современная эндоскопическая хирургия — это не страшно, безопасно и быстро.
«Секрет» в том, что по методикам Joimax все вмешательства осуществляются с помощью специальных инструментов через эндоскоп (тонкая трубка, вводимая в разрез). Ткани при доступе к месту операции не рассекаются, а постепенно раздвигаются, и всё происходящее врач видит на экране, куда изображение передается с помощью миниатюрной эндоскопической видеокамеры. Так достигается высокая точность при минимальных повреждениях.
Да, к вопросу о том, что якобы за границей лучше: в международной клинике Медика24 такая операция стоит 300 тыс. рублей, тогда как в Германии цены на нее начинаются от 10 000 евро.
Я приехал к Игорю Юрьевичу за пару часов до операции, и он устроил мне экскурсию. Вот как клиника выглядит изнутри.
Вообще, мне (в том числе, по роду деятельности) пришлось повидать множество негосударственных лечебных учреждений и есть, с чем сравнивать. Часто бывает, что все эти футуристичные интерьеры призваны напустить пыли в глаза пациенту и оправдать непомерную цену на медицинские услуги, и притом вовсе не гарантируют, что та же технологичность будет сопровождать человека в лечении.
Здесь такого несоответствия нет — за картинкой «медицины будущего» стоит, как действительно приличное техническое оснащение клиники, так и самые современные методики лечения, которыми владеют мои коллеги.

А это одна из палат стационара. Обратите внимание на такие небольшие, но оттого не менее важные детали, как цветы на окнах и достаточный запас бутилированной воды на столе. Из подобных «пустячков» складывается цельная картина отношения к пациенту. Человеческого отношения. И пациента не пугает ни медперсонал, ни предстоящее лечение, ни запах больницы. Просто потому, что этого запаха нет в принципе. Как и диковатых «позитивных» расцветок. Вместо этого человек в такой палате ощущает спокойствие и надежность — не последние в лечении факторы, правда?

Ординаторская. Мне непривычен такой формат стеклянного

О том, что это всё же больница, напоминает, пожалуй, лишь сестринский пост. Но тут уж ничего необычного. В палатах вокруг — пациенты с тяжелыми диагнозами, в основном онкологическими, им необходимо, чтобы помощь всегда была рядом и ни один медицинский пост никогда не бывает пустым. Здесь ситуация, когда на зов пациента никто не приходит — нонсенс. Абсолютный. Я считаю, это единственно правильный вариант для любой клиники, не только платной, а вообще — любой. Больница должна быть местом, где помощь неотлучно рядом с пациентом, чтобы он мог довериться врачам.

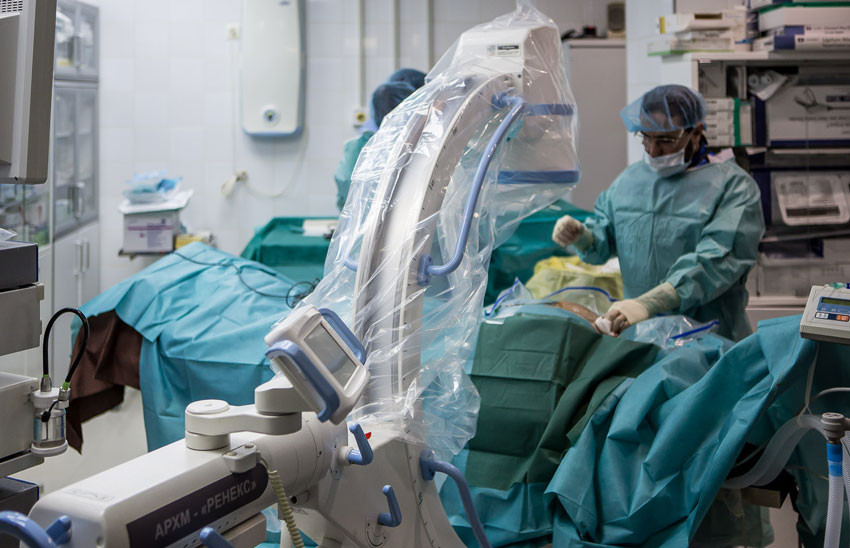
Ну, а дальше будет фоторепортаж, где я покажу, как проводят современные операции на позвоночнике. Игорь Юрьевич уже за операционным столом. Итак, начинаем.
Операция на шейном отделе позвоночника считается одной из самых сложных. В шейном отделе проходят магистральные сосуды и спинной мозг. Все структуры расположены очень плотно друг к другу. Хирург не имеет права на ошибку. Неловкое движение приведет к тяжелым последствиям, например, параличу.
1. Этап установки расширителей в зоне операции для введения эндоскопа.
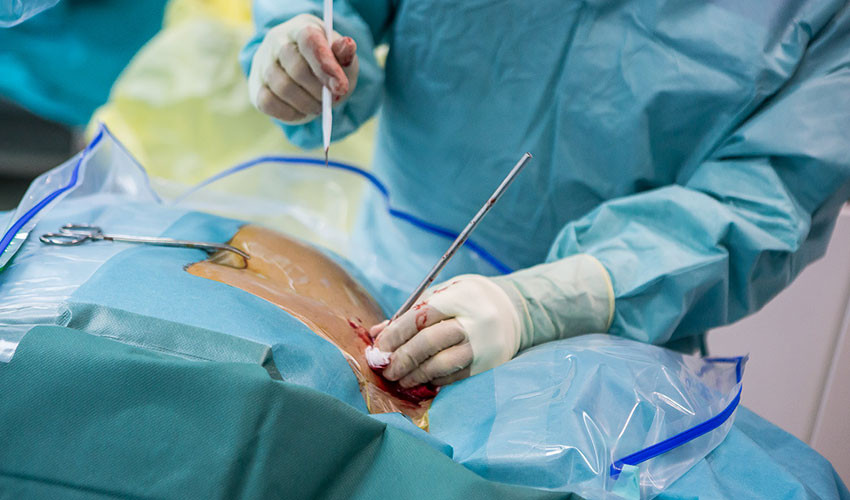
2. Хирург контролирует введение инструментов при помощи рентгена.
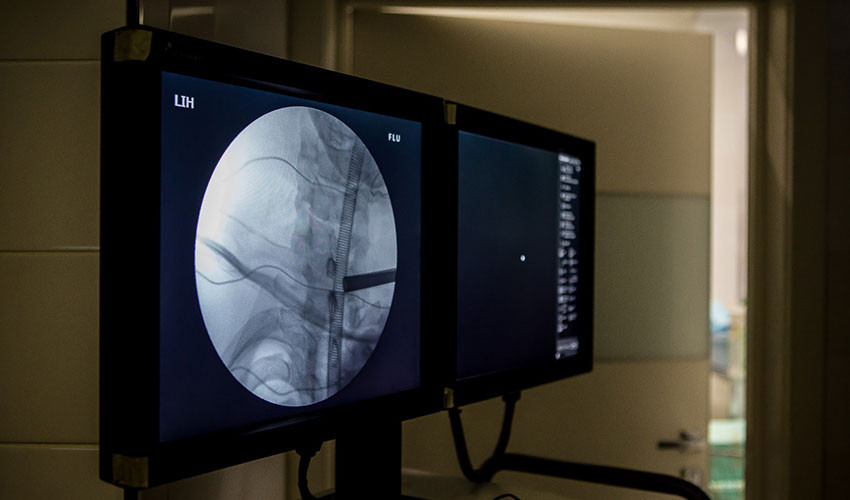
3. Этап установки порта.
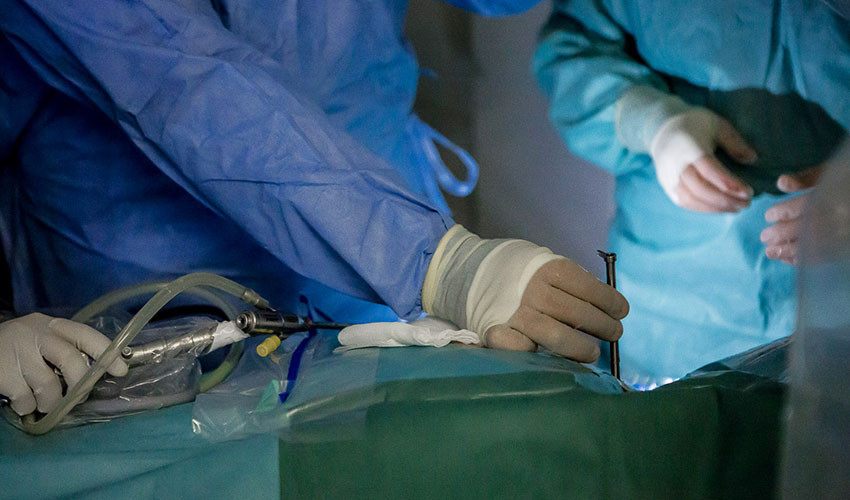
4. Камера.
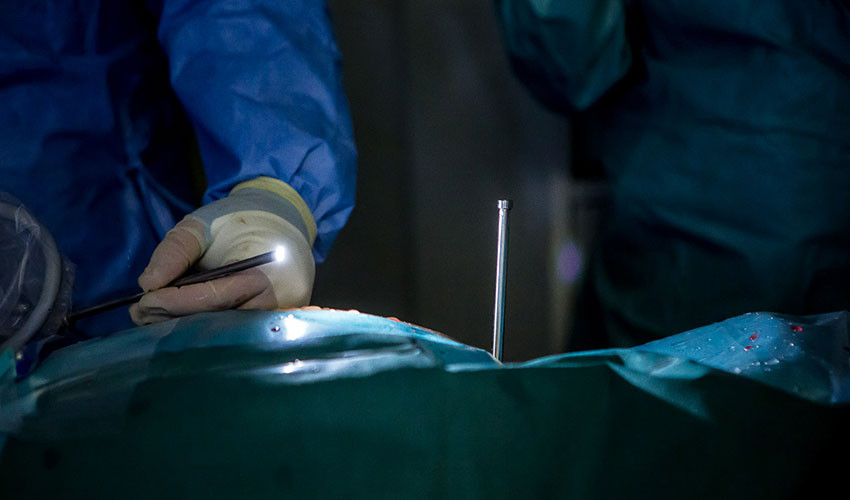
5. Ведение по расширителю порта и камеры.
6. Порт и камера введены.
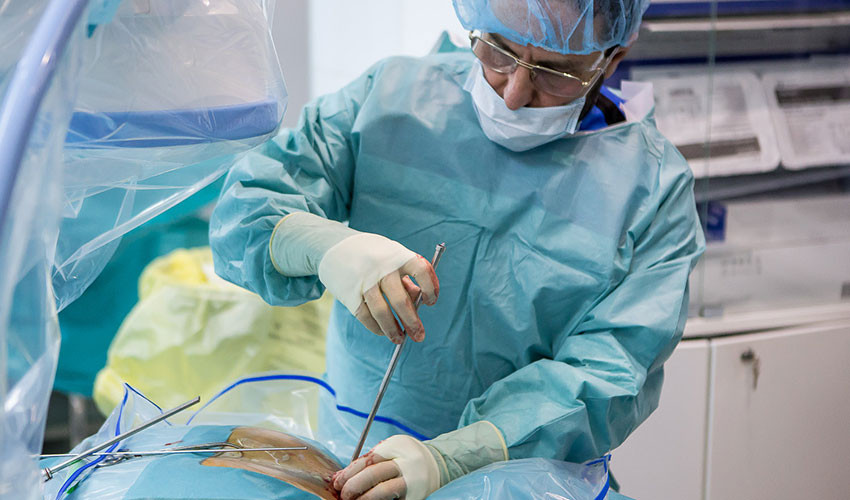
7. Виден участок позвоночного канала, сдавленный грыжей.
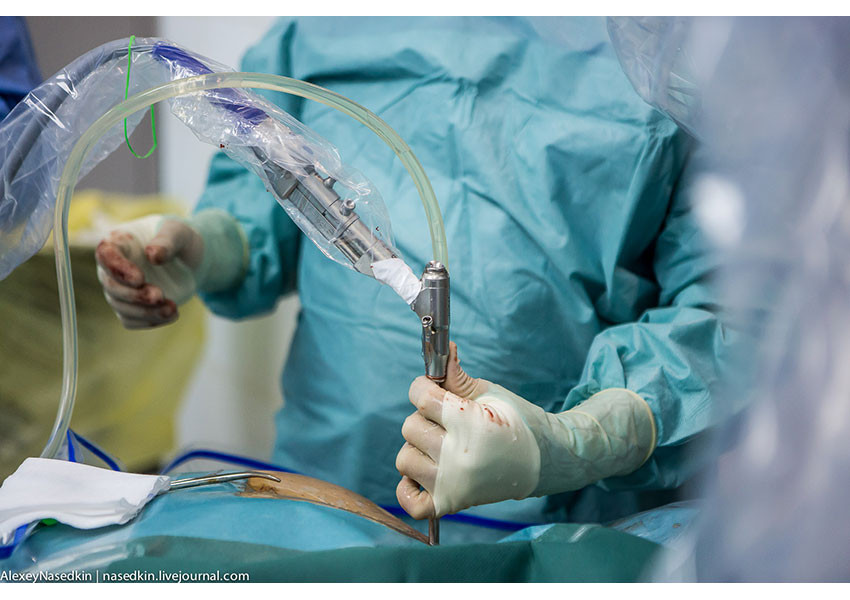
8. Специальным
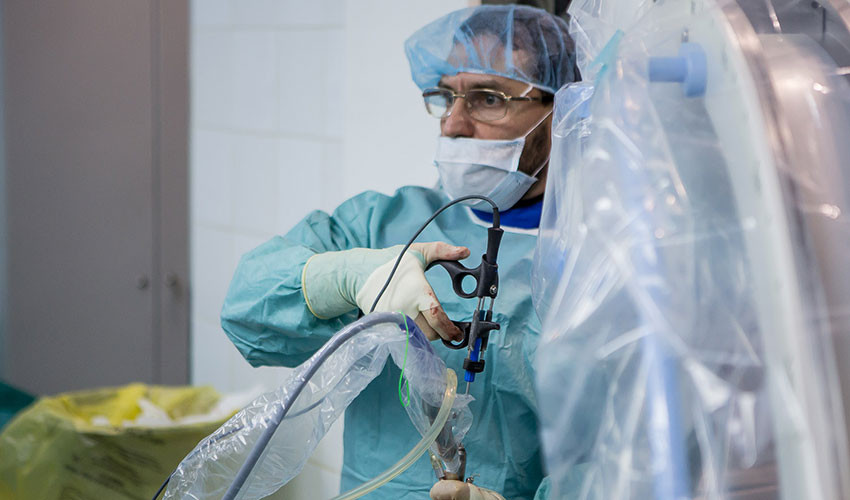
9. Всё происходящее хирург видит на мониторе с увеличением в 50 раз.
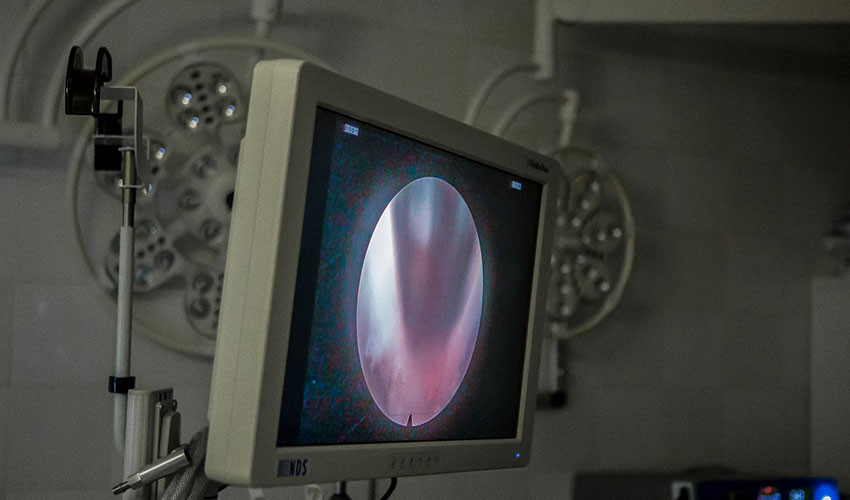
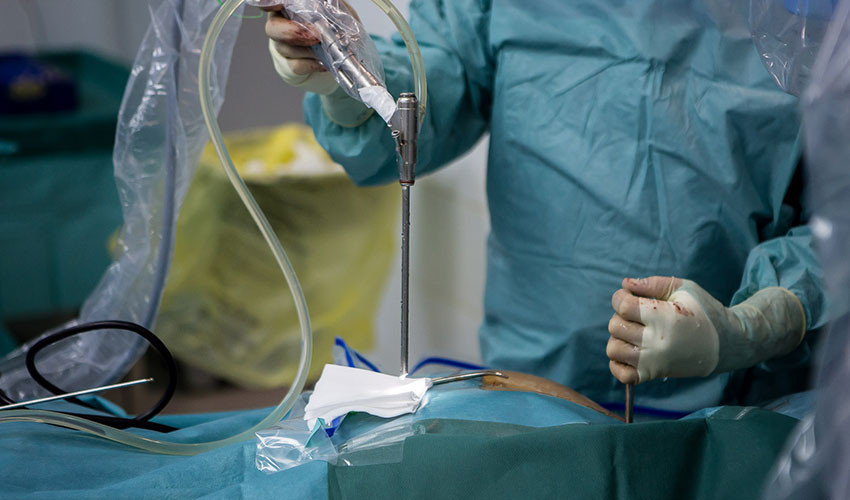
10. Этап расширения костного окна.
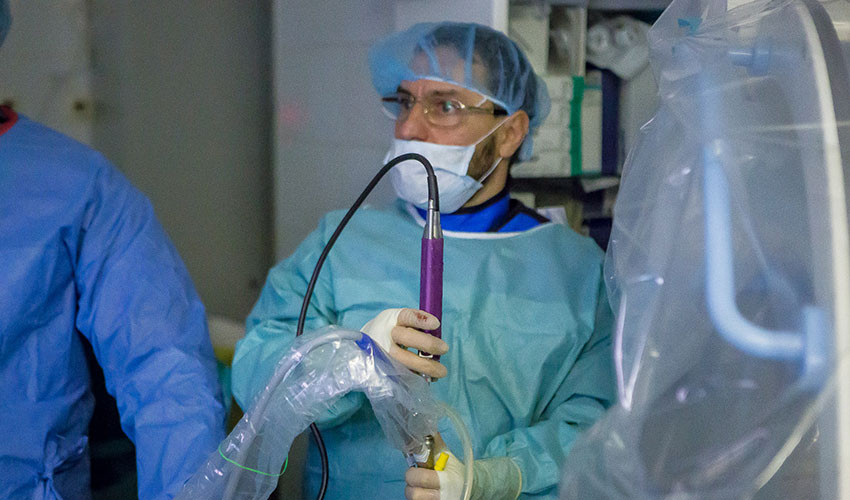
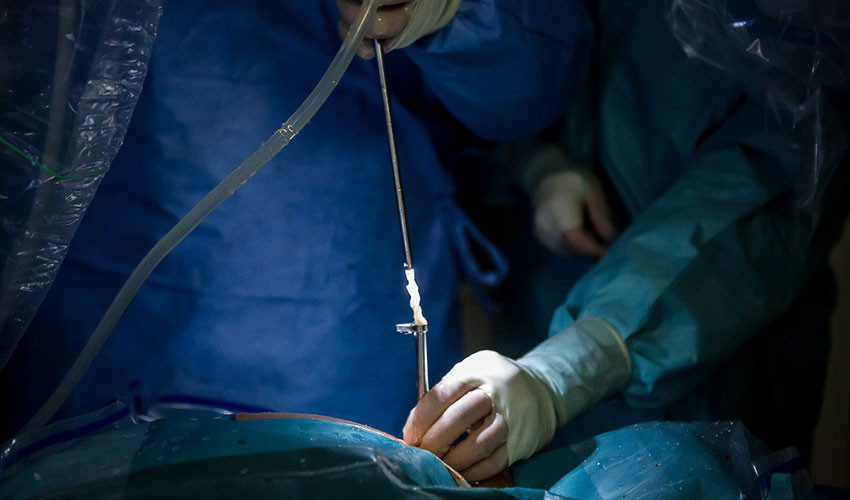
11. Собственно, этап удаления грыжи. Врач взял грыжу специальными микрокусачками и удаляет её через эндоскоп под непрерывным визуальным контролем.
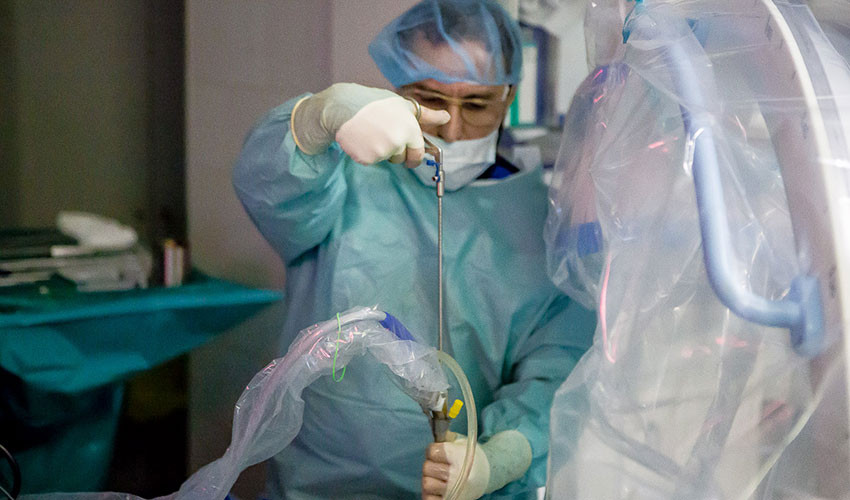
12. Грыжа удаляется целиком через порт.
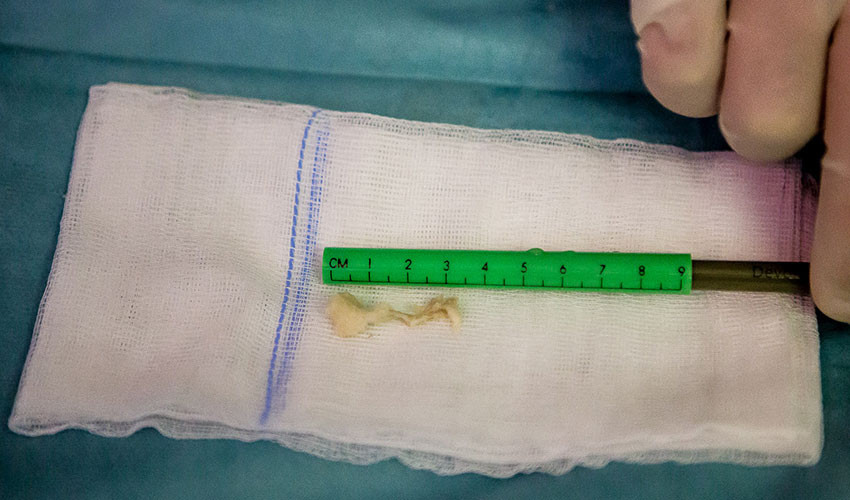
13. Измерение размера грыжи. Грыжа значительных размеров вызывала болевой синдром, боль и онемение в руке.
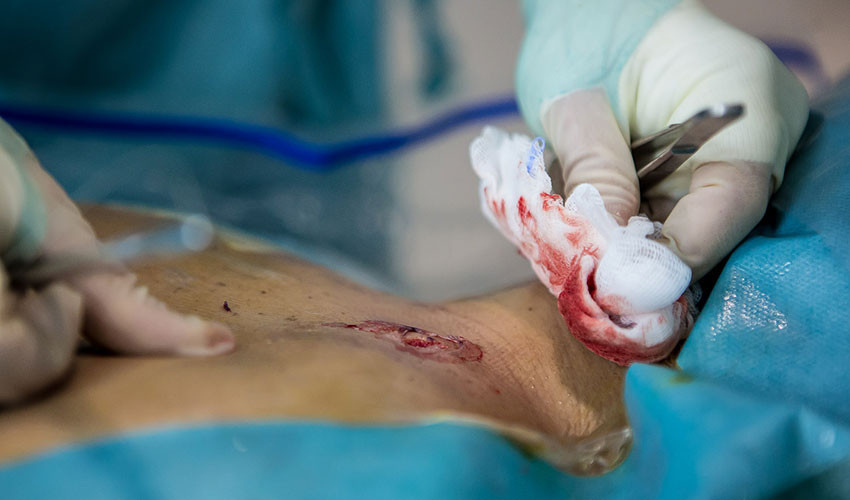
14. После операции на шее остаётся прокол диаметром 0,8 см.
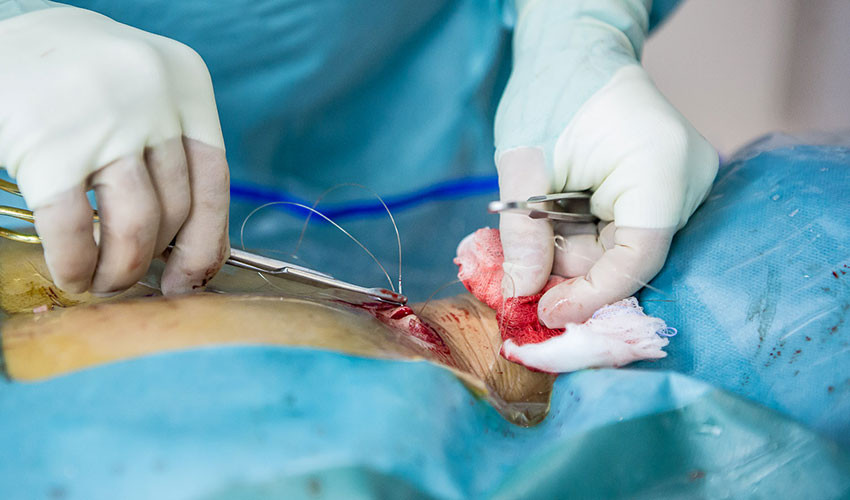
15. Операция заканчивается наложением одного шва.
ПОПУЛЯРНОЕ
- Вскрытие паратонзиллярного абсцесса
- Дренирование желчных протоков при механической желтухе
- Осмотр под лампой Вуда
- Оментэктомия (удаление большого сальника)
- Рассечение девственной плевы
- Аппендэктомия
- Эпицистостомия
- Удаление инородного тела из влагалища
- Установка колостомы
- Химиотерапия при раке с метастазами
