Холецистэктомия — хирургическое вмешательство, во время которого удаляют желчный пузырь. В современных клиниках ее обычно выполняют лапароскопическим способом — без разреза, через небольшие проколы в брюшной стенке. Для хирурга, обладающего соответствующим опытом, это рутинная операция, не представляющая сложности. Пациенты хорошо переносят лапароскопическую холецистэктомию, риск осложнений невысок. Выписка из стационара может осуществляться уже на следующий день после вмешательства.
Открытая холецистэктомия через разрез сопровождается несколько более высокими рисками, после нее длиннее восстановительный период. В настоящее время этот вид операции применяют лишь в определенных случаях.
Показания к холецистэктомии
Желчный пузырь — небольшой орган в виде мешочка, который находится на нижней поверхности печени. Его объем у взрослого человека достигает 50–60 см³. Анатомически в нем различают дно, тело и шейку, которая переходит в пузырный желчный проток. Последний соединяется с общим печеночным протоком, и вместе они образуют общий желчный проток. Соединяясь с протоком поджелудочной железы, он впадает в двенадцатиперстную кишку.
Одно из наиболее распространенных показаний к холецистэктомии — желчнокаменная болезнь. К хирургическому лечению прибегают, когда в желчном пузыре имеются камни, которые вызывают симптомы:
- Приступы желчной колики — острой, резкой, очень сильной боли под правым ребром. У 2/3 пациентов после первого такого приступа в течение двух лет происходит повторный. У некоторых впоследствии развиваются серьезные осложнения. Если эпизоды острых болей повторяются — это однозначное показание к операции.
- «Малые» симптомы: привкус горечи во рту, ощущение дискомфорта, тяжести под правым ребром после еды, ноющие боли. У 6–8% таких пациентов ежегодно возникают состояния, требующие неотложного хирургического лечения, поэтому врач может предложить плановую холецистэктомию.
Если желчнокаменная болезнь не вызывает симптомов, то хирургическое лечение может быть рекомендовано при крупных камнях (2,5–3 см —
Другие показания к холецистэктомии в плановом порядке:
- Хронический калькулезный холецистит — образование камней в желчном пузыре и воспаление его стенки. Заболевание чаще всего встречается у женщин старшего возраста.
- Полипы — аномальные разрастания на стенке желчного пузыря. Причины их возникновения до конца не изучены, зачастую они не вызывают симптомов и являются случайной находкой во время УЗИ.
- «Фарфоровый» желчный пузырь — состояние, при котором стенка органа покрывается слоем кальция. Его основная причина — длительное воспаление. У таких пациентов повышен риск развития злокачественной опухоли.
- Перенесенный приступ острого холецистита. Плановую холецистэктомию рекомендуется выполнить в течение ближайших 4–6 недель, максимум — в течение 12 недель.
- Перенесенный приступ острого билиарного панкреатита — воспаления в поджелудочной железе, вызванного проблемами с желчным пузырем. Обычно причинами являются желчные камни, воспаление, анатомические особенности. Пациента готовят к операции сразу, как только стихают проявления панкреатита.
- Акалькулезная холецистопатия (дискинезия желчного пузыря) — нарушение моторики желчного пузыря, которое сопровождается мучительными симптомами. Это показание не является абсолютным. В России при нем проводят холецистэктомию только в определенных случаях, когда неэффективна медикаментозная терапия.
- Рак желчного пузыря. При злокачественных опухолях обычно выполняют расширенную радикальную холецистэктомию. Зачастую желчный пузырь удаляют по другому поводу, и уже после операции по результатам биопсии в нем обнаруживают опухолевые клетки.
Срочное удаление желчного пузыря — в течение ближайших 48–72 часов — показано при остром холецистите, когда не помогают лекарственные препараты или развились осложнения. Это опасная патология, при которой погибают до 1–6% пациентов. Острый холецистит может осложниться такими угрожающими для жизни состояниями, как некроз (гибель), перфорация (образование сквозного отверстия) стенки желчного пузыря и развитие перитонита (воспаления в брюшной полости), внутрибрюшинный абсцесс (гнойник), сепсис (системное воспаление — «заражение крови»).
Закажите обратный звонок. Мы работаем круглосуточно
Противопоказания
Если речь идет о спасении жизни пациента, то холецистэктомия через разрез может быть выполнена практически всегда. Лапароскопические вмешательства имеют больше противопоказаний.
К основным абсолютным противопоказаниям относят очень плохое, терминальное, состояние пациента, тяжелые нарушения со стороны внутренних органов, неконтролируемую коагулопатию (ухудшение свертываемости крови), грозящую опасным кровотечением во время операции.
В некоторых случаях холецистэктомия может быть выполнена только открытым способом:
- рубцовые изменения или выраженный воспалительный процесс в желчном пузыре;
- спайки в брюшной полости;
- сопутствующие патологии, которые требуют полноценного осмотра брюшной полости;
- затрудненный обзор во время лапароскопии
из-за анатомических особенностей; - кровотечение во время операции;
- пороки развития желчевыводящей системы;
- распространенный перитонит.
Технологии совершенствуются, поэтому показания к лапароскопической холецистэктомии в последние годы существенно расширились. Так, этот вид операции стало возможным выполнять у людей пожилого возраста, беременных женщин (наиболее безопасно во II триместре), лиц, страдающих ожирением, при циррозе печени (но не всегда), остром холецистите, ранее перенесенных операциях на органах брюшной полости. Запишитесь на прием к хирургу в международной клинике Медика24: врач оценит вашу ситуацию и определит оптимальную хирургическую тактику.

Подготовка к хирургическому вмешательству
Чтобы принять решение о необходимости холецистэктомии, нужно провести обследование желчевыводящей системы. Врач может назначить УЗИ, эндоультрасонографию (ультразвуковое исследование с помощью датчика, находящегося на конце эндоскопа),
Затем, во время предварительной консультации, хирург объясняет пациенту, какой вид вмешательства планируется выполнить, для чего это нужно, каков ожидаемый результат. Пациент должен рассказать врачу о своих сопутствующих заболеваниях, аллергических реакциях, препаратах, которые он постоянно принимает.
Далее доктор назначает дату госпитализации и хирургического вмешательства, выдает список исследований и анализов, которые нужно пройти в рамках предоперационного обследования. Обычно он включает общие анализы крови и мочи, биохимический анализ крови, исследование свертываемости крови, тесты на ВИЧ, сифилис и вирусные гепатиты, определение группы крови и
Накануне перед операцией рекомендуется легкий ужин до 19.00. Потом нельзя ничего есть и пить, потому что вмешательство проводится под общей анестезией. Вечером и с утра делают очистительную клизму. Утром необходимо принять душ.
При остром холецистите предоперационную подготовку проводят в ускоренном порядке, ограничиваются минимальным необходимым набором процедур.
Как выполняют холецистэктомию?
Существуют разные техники выполнения холецистэктомии, каждая из которых имеет свои преимущества и недостатки, является оптимальной в определенных случаях.
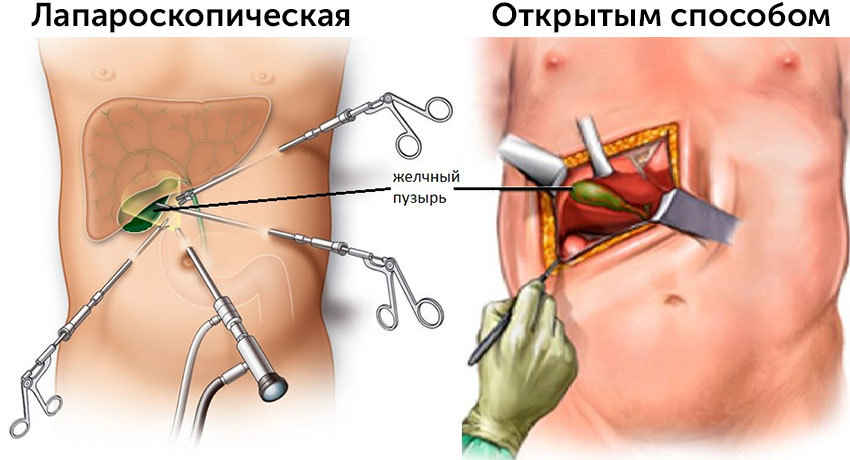
Лапароскопическая холецистэктомия
В настоящее время удаление желчного пузыря чаще всего выполняют лапароскопическим способом. Обычно операцию выполняют через 3–4 прокола в брюшной стенке, в некоторых случаях может потребоваться большее количество. Один из проколов делают в области пупка, через него вводят лапароскоп — инструмент с видеокамерой и источником света. Также к лапароскопу подключен инсуффлятор, через который брюшную полость заполняют углекислым газом. Это нужно, чтобы обеспечить для хирурга хороший обзор и пространство для манипуляций.
Через остальные проколы вводят специальные хирургические инструменты. С помощью них аккуратно выделяют пузырный проток и артерию, пережимают их клипсами и пересекают. После того как желчный пузырь выделен, его удаляют через один из проколов.
Когда операция завершена, инструменты извлекают, и на проколы накладывают швы.
Операция через один прокол
В последние годы активно развивается усовершенствованный метод лапароскопического удаления желчного пузыря — однопортовая холецистэктомия. При этом делают всего один прокол в области пупка. В него устанавливают лапаропорт, через который можно ввести сразу несколько инструментов. Такие вмешательства оптимальны при неосложненном хроническом калькулезном холецистите. Их главное преимущество — отличный косметический эффект, отсутствие заметного рубца.
Холецистэктомия открытым способом
При холецистэктомии открытым способом хирург делает вертикальный разрез посередине живота (срединная лапаротомия) или разрез в косом направлении под правой нижней реберной дугой. Желчный пузырь выделяют, перевязывают (или накладывают клипсы) и пересекают так же, как и во время лапароскопического вмешательства.
Как уже было отмечено выше, в некоторых случаях открытая операция является оптимальным вариантом, потому что во время нее хирург может полноценно осмотреть желчный пузырь и соседние органы, а также провести интраоперационные исследования:
- зондирование желчных протоков и измерение их ширины;
- холангиографию;
- холедохотомию (вскрытие желчных протоков) и эндоскопическое исследование;
- ультразвуковое исследование.
Малоинвазивная открытая холецистэктомия
В некоторых случаях можно выполнить малоинвазивную операцию, ограничившись небольшим разрезом длиной 3–5 см в правом подреберье. Такое вмешательство имеет многие преимущества открытой холецистэктомии, но сопровождается меньшей травматизацией тканей, после него короче сроки госпитализации и восстановительный период.
Расширенная радикальная холецистэктомия
Это наиболее сложная операция, к которой прибегают при злокачественных опухолях. Если при раке убрать только желчный пузырь, то впоследствии высок риск рецидива. Минимальный объем операции предполагает удаление желчного пузыря, нескольких сантиметров прилегающей печеночной ткани, всех ближайших лимфатических узлов.
В некоторых случаях могут быть удалены: часть печени, общий желчный проток, поджелудочная железа, дополнительные группы лимфатических узлов, двенадцатиперстная кишка и другие органы, пораженные злокачественной опухолью.
Мы вам перезвоним
Реабилитационный период
Через 4–6 часов после лапароскопической холецистэктомии пациенту разрешается вставать с кровати и пить воду небольшими порциями. На следующий день пациент уже может свободно передвигаться, ему разрешается принимать жидкую пищу. Многих пациентов выписывают домой после одной ночи, проведенной в стационаре, некоторых оставляют еще на сутки.
Обычно после удаления желчного пузыря в брюшной полости оставляют дренаж — трубку для оттока жидкости. Ее удаляют на следующий день. В первые дни могут беспокоить боли, их снимают обезболивающими препаратами. У некоторых пациентов применяют спазмолитики в течение недели. Также врач может назначить препараты, улучшающие свойства желчи.
В течение месяца после операции нужно придерживаться диеты. Запрещается чай и кофе, жирная, жареная пища, сладкое, любые напитки, содержащие алкоголь. Потом пациент постепенно возвращается к привычному рациону под контролем
После открытой холецистэктомии пациент проводит в стационаре больше времени, реабилитационный период продолжается дольше.
Возможные осложнения
Холецистэктомия, как и любое хирургическое вмешательство, сопровождается риском некоторых осложнений:
- Желчеистечение — состояние, когда из дренажной трубки выделяется желчь. Зачастую оно не опасно и прекращается самостоятельно, как только происходит заживление тканей в области ложа желчного пузыря. При этом несколько увеличивается срок госпитализации. Но иногда желчеистечение свидетельствует о серьезном осложнении — повреждении желчных протоков. При этом требуется повторное хирургическое вмешательство.
- Кровотечение.
- Инфекционные осложнения.
- Повреждение печени, кишки.
- Тромбоэмболия — состояние, при котором в венах, обычно нижних конечностей, образуется тромб, от которого затем может оторваться фрагмент. Он способен мигрировать с током крови в другие сосуды и вызывать их закупорку. Например, так развивается опасное для жизни осложнение — тромбоэмболия легочной артерии.
- Реакции на препараты для наркоза.
- Пневмония — воспаление легких. Это осложнение может быть вызвано общей анестезией, попаданием содержимого желудка в дыхательные пути.
- Обострение язвенной болезни желудка и двенадцатиперстной кишки.
В большинстве случаев после удаления желчного пузыря в долгосрочной перспективе не развивается проблем с пищеварением. Этот орган не играет критической роли. У некоторых пациентов стул становится жидким, со временем он нормализуется.
В 5–40% случаев развивается так называемый постхолецистэктомический синдром. Природа этого состояния до конца не ясна. Есть предположения, что оно является продолжением заболевания,
В большинстве случаев для хирурга, имеющего соответствующий опыт, холецистэктомия не представляет особой сложности. В международной клинике Медика24 работают ведущие врачи, они проводят вмешательства в операционной, оснащенной новейшим лапароскопическим оборудованием. Это позволяет добиваться отличного эффекта хирургического лечения, минимизировать риски для пациента и сократить восстановительный период.



