Микроволновая абляция — это альтернативный высокоэффективный минимально инвазивный метод локального лечения различных онкологических заболеваний, позволяющий врачам лечить опухоли, не прибегая к традиционной инвазивной хирургии или ионизирующей радиации.
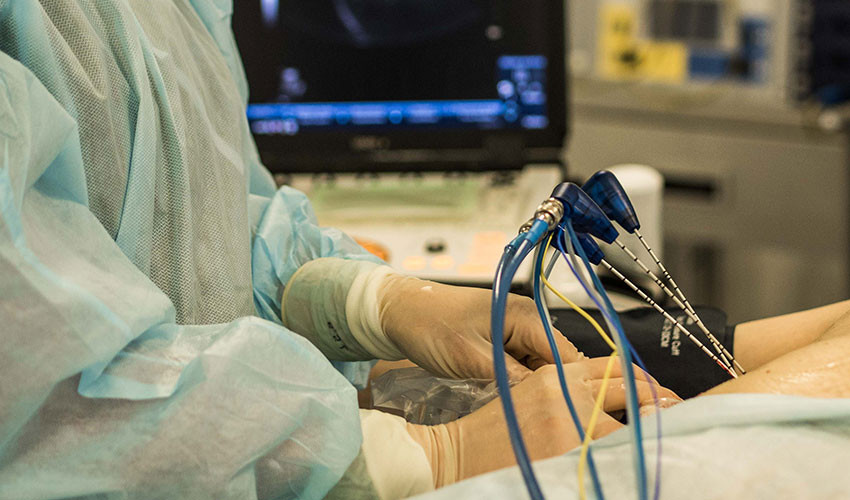
При микроволновой абляции врач, используя различные методы лучевой визуализации тканей, например, ультразвук, вводит в тело опухоли специальный инструмент — микроволновый аппликатор или антенну, излучающий на кончике высокочастотное микроволновое излучение при частоте в диапазоне от 902 до 982 МГц или постоянной частоте 2 450 МГц.
После установки микроволнового аппликатора в опухоль и подтверждения его точности расположения, запрограммированная доза микроволновой энергии прицельно доставляется в опухолевую ткань. Под воздействием микроволнового излучения, находящиеся в опухоли молекулы воды начинают непрерывно вращаться до 5 миллиардов раз в секунду. В связи с этим под действием силы трения происходит преобразование кинетической энергии в тепловую, что приводит к мгновенному локальному нагреву опухолевой ткани до температур, превышающих >150°C, и образованию, так называемой зоны коагуляционного некроза. При этом зона коагуляционного некроза является контролируемой и зависит от длительности и мощности микроволнового излучения.
Воздействие на опухолевую ткань столь высоких температур приводит к очень быстрой денатурации белковых структур и моментальной гибели раковых клеток. Важно отметить, что микроволновая энергия направленно воздействует исключительно на опухолевую ткань, поэтому здоровые ткани и
В настоящее время микроволновая абляция широко применяется при лечении доброкачественных и злокачественных опухолей печени, легких, почек, костей и мягких тканей, щитовидной железы и опухолей других локализаций с доказанной клинической эффективностью.
Мы вам перезвоним
Микроволновая абляция печени
Рак печени является крайне коварным онкологическим заболеванием. Без лечения средняя продолжительность жизни пациентов с диагнозом гепатоцеллюлярный рак печени не превышает 6 месяцев, а медиана выживаемости пациентов с метастатическим колоректальным раком не превышает 5 месяцев. Единственными радикальными методами лечения первичного или метастатического рака печени является оперативное вмешательство — хирургическая резекция и трансплантация. Однако по объективным причинам большинство пациентов с первичным или метастатическим раком печени являются неоперабельными. Так, согласно статистическим данным лишь у 20% пациентов с диагнозом гепатоцеллюлярный рак возможно выполнить резекцию или трансплантацию. При метастатическом колоректальном раке резекция возможна не более чем в 10 — 20% случаев, при этом послеоперационная летальность может достигать 5%. Неоперабельность пациентов с раком печени связана как с прогрессивной стадией заболевания и неудобном для резекции расположением опухоли, так и с общим неудовлетворительным состоянием пациента
В связи с этим, в особенности в последние годы, активно внедряются в повседневную клиническую практику различные методы локальной терапии для лечения неоперабельного рака печени, к которым относятся радиочастотная абляция, микроволновая абляция, лазерная абляция, ультразвуковая абляция (HIFU или
Несмотря на то, что радиочастотная абляция является более распространенным методом локального лечения рака печени и других онкологических заболеваний, микроволновая абляция считается более перспективной технологией и облагает рядом важных преимуществ перед радиочастотной абляцией:
- Микроволновое излучение беспрепятственно проникает в любые ткани организма, в том числе через обезвоженные или обугленные структуры, что на практике позволяет эффективно воздействовать на опухоли любых локализаций
- При микроволновой абляции ткани нагреваются до значительно более высоких температур, по сравнению с радиочастотной абляцией. Так, при воздействии микроволновым излучением температура в ткани превышает 150°C, в то время как при радиочастотной абляции максимальная температура не превышает 100°C. Таким образом, микроволновая абляция позволяет воздействовать на более крупные опухолевые очаги >4 см и создавать большие зоны коагуляционного некроза за короткий промежуток времени
- Микроволновая абляция в меньшей степени зависит от эффекта теплоотведения, который неизбежно возникает при расположении опухоли рядом с крупными кровеносными сосудами, которые за счет кровотока отводят генерируемое излучением тепло и тем самым охлаждают край опухоли. При микроволновой абляции возможно полное уничтожение опухолей, прилегающих к сосудам диаметром до 10 мм, в то время как применение радиочастотной абляции ограничено при расположении опухоли к сосудам до 3 мм
- При микроволновой абляции отсутствует необходимость использования нейтрального (дисперсионного) электрода, без которого не обходится применение радиочастотной абляции. Поэтому при микроволновой абляции отсутствуют риски ожогов кожи при неправильном наложении дисперсионного электрода
Показания к применению
Микроволновая абляция широко применяется при лечении первичного и метастатического рака печени, как самостоятельный метод лечения, так и в комбинации с другими методами. К общим показаниям к применению микроволновой абляции при лечении рака печени относятся:
- Неоперабельный первичный рак печени: гепатоцеллюлярная карцинома и холангиокарцинома
- Неоперабельный метастатический рак печени: метастазы колоректального рака в печень и метастазы в печень опухолей других локализаций
- Противопоказания к трансплантации печени
- Одиночные опухоли диаметром до 5 см и более или множественные опухоли диаметром до 3 см
- Отсутствие эффективности других методов лечения
- Рецидив опухоли после хирургического лечения
- Адекватная функция печени
- Отсутствие значимой коагулопатии
- Отсутствие венозного тромбоза
- Цирроз печени класса
Child-Pugh A иChild-Pugh B
Перечисленные выше показания к применению микроволновой абляции при лечении рака печени являются общими и не ограничивают применение метода. Окончательное решение о применении микроволновой абляции принимает врач индивидуально для каждого пациента в зависимости от прогрессивности заболевания и общего состояния здоровья.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Техника проведения микроволновой абляции
Микроволновая абляция может быть выполнена одной из трех описанных ниже техник (доступов). Выбор техники проведения микроволновой абляции зависит от разных факторов, включая тактику лечения, размеров опухоли, количества опухолевых узлов и их месторасположения и общего состояния здоровья.
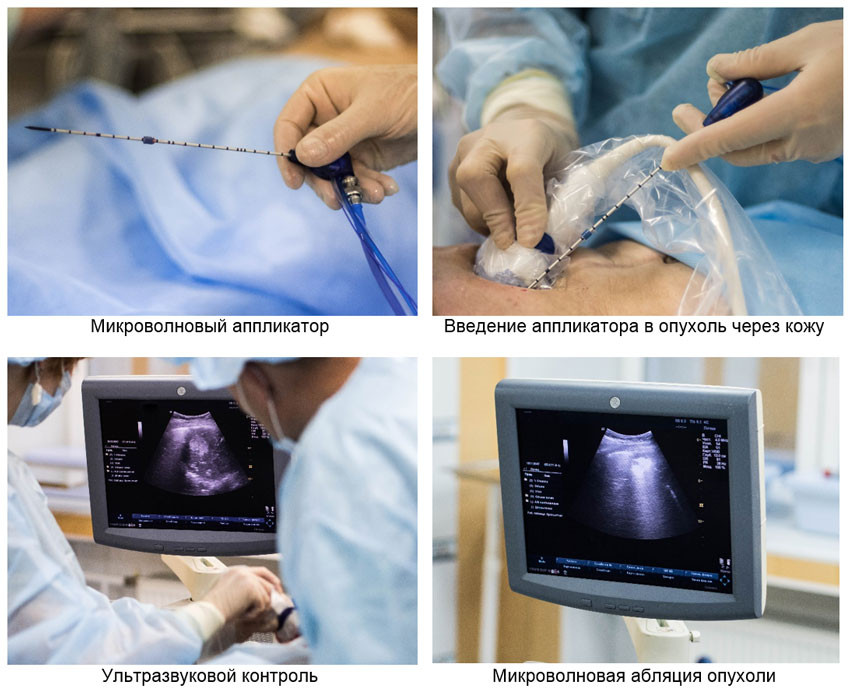
Чрескожный (перкутанный) доступ — минимально инвазивный
При чрескожной микроволновой абляции один или несколько микроволновых аппликаторов вводятся в опухолевую ткань через кожу без хирургических разрезов. Введение микроволнового аппликатора в ткань и непосредственно сам процесс абляции опухоли полностью контролируется одним или несколькими методами лучевой визуализации тканей, например, ультразвуком. После вмешательства на коже остаются лишь крошечные протоколы в местах введения аппликаторов. Чрескожный доступ является наименее инвазивным, поэтому процедуры легко переносятся и сопровождаются быстрым восстановлением.
Лапароскопический доступ — инвазивный
При лапароскопической микроволновой абляции выполняются небольшие разрезы кожи скальпелем в нескольких местах, через которые вводится эндоскопические инструменты и видеокамера для визуализации операционного поля. В большинстве случаев микроволновую абляцию лапароскопическим доступом выполняют в комбинации с резекцией или при невозможности проведения микроволновой абляции чрескожным доступом
Открытый доступ — самый инвазивный
При микроволновой абляции, выполняемой открытым доступом, врач может видеть опухоль до, вовремя и после воздействия на нее микроволновым излучением. Микроволновая абляция открытым доступом может быть оправдана, если она применяется в комбинации с открытой хирургией при обширной хирургической операции в случае невозможности удаления опухоли или опухолей лапароскопическим доступом. После открытой операции на теле остаются большие рубцы в местах разреза. Поскольку открытый доступ является наиболее инвазивным, то операции требуют более длительного пребывания в стационаре по сравнению с лапароскопической или чрескожной микроволновой абляцией, и более длительного восстановления.
Эффективность
Накопленный мировой опыт доказывает, что микроволновая абляция первичного и метастатического рака печени является высокоэффективным методом лечения и в ряде случаев по эффективности даже не уступает хирургической резекции.
Отдаленные результаты научных исследований демонстрируют и доказывают высокую эффективность микроволновой абляции при лечении операбельных узлов гепатоцеллюлярного рака печени. Общая
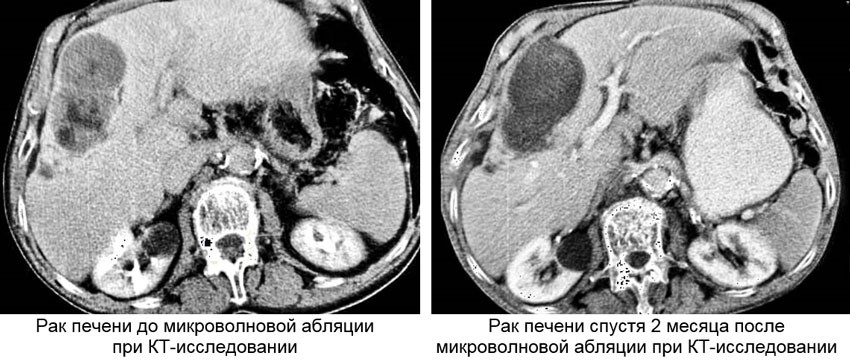
Применение микроволновой абляции при лечении метастатического колоректального рака печени позволяет добиться
Преимущества
- Немедленное уменьшение размеров и полное устранение опухоли
- Минимально инвазивная процедура с возможностью проведения лечения у неоперабельных пациентов с первичным и метастатическим раком печени
- Высокая эффективность
- Низкий процент осложнений
- Быстрое восстановление
- Возможность повторного лечения при локальном прогрессировании опухоли или развитии локального рецидива
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом международной клиники Медика24 Рябовым Константином Юрьевичем.
ЛИТЕРАТУРА
- Meloni M.F, Chiang J, Laeseke P.F, Dietrich C.F, Sannino A, Solbiati M, Nocerino E, Brace C.L, Lee F.T Jr. Microwave ablation in primary and secondary liver tumours: technical and clinical approaches // International Journal of Hyperthermia // 2017 Feb // 33(1): 15–24. doi: 10.1080/02656736.2016; PMID: 27416729.
- Feng Q, Chi Y, Liu Y, Zhang L, Liu Q. Efficacy and safety of percutaneous radiofrequency ablation versus surgical resection for small hepatocellular carcinoma: a
meta-analysis of 23 studies // Journal of Cancer Research and Clinical Oncology // 2015 Jan // 141(1): 1–9. doi: 10.1007/s00432-014-1708-1 ; PMID: 24889505. - Han K, Ko H.K, Kim K.W, Won H.J, Shin Y.M, Kim
P. N. Radiofrequency ablation in the treatment of unresectable intrahepatic cholangiocarcinoma: systematic review andmeta-analysis // Journal of Vascular and Interventional Radiology // 2015 Jul; 26(7): 943–8. doi: 10.1016/j.jvir.2015.02.024; PMID: 25899049. - Zhang S.J, Hu P, Wang N, Shen Q, Sun A.X, Kuang M, Qian
G. J. Thermal ablation versus repeated hepatic resection for recurrent intrahepatic cholangiocarcinoma // Annals of Surgical Oncology // 2013 Oct; 20(11): 3596–602. doi: 10.1245/s10434-013-3035-1 ; PMID: 23715967. - Wong S.L, Mangu P.B, Choti M.A, Crocenzi T.S, Dodd G.D. 3rd, Dorfman G.S, Eng C, Fong Y, Giusti A.F, Lu D., Marsland T.A, Michelson R, Poston G.J, Schrag D, Seidenfeld J, Benson A.B. 3rd. American Society of Clinical Oncology 2009 clinical evidence review on radiofrequency ablation of hepatic metastases from colorectal cancer // Journal of Clinical Oncology // 2010 Jan 20; 28(3): 493–508. doi: 10.1200/JCO.2009.23.4450; PMID: 19841322.
- Hompes D, Prevoo W, Ruers T. Radiofrequency ablation as a treatment tool for liver metastases of colorectal origin // Cancer Imaging // 2011 Mar 24 // 11:23–30. doi: 10.1102/1470–7330.2011.0004. PMID: 21435988.
- Sag A.A, Selcukbiricik F, Mandel
N. M. Evidence -based medical oncology and interventional radiology paradigms forliver-dominant colorectal cancer metastases // World Journal of Gastroenterology // 2016 Mar 21;22(11): 3127–49. doi: 10.3748/wjg.v22.i11.3127. PMID: 27003990. - Poulou L.S, Botsa E, Thanou I, Ziakas P.D, Thanos L. Percutaneous microwave ablation vs radiofrequency ablation in the treatment of hepatocellular carcinoma // World Journal of Hepatology // 2015 May // 7(8): 1054–1063. doi: 10.4254/wjh.v7.i8.1054; PMID: 26052394.
- Wang J, Liang P, Yu J, Yu M.A, Liu F, Cheng Z, Yu X. Clinical outcome of
ultrasound-guided percutaneous microwave ablation on colorectal liver metastases // Oncology Letters // 2014 Jul; 8(1)323–326. doi: 10.3892/ol.2014.2106; PMID: 24959270.



