Диабетическая стопа — грозное осложнение сахарного диабета. В результате повышенного уровня глюкозы в крови развиваются неврологические и сосудистые нарушения, которые приводят к инфицированию, изъязвлению и некрозу (гибели) тканей. Диабетическая стопа часто становится причиной инвалидности, пациенту приходится много времени проводить в стационаре, а в финале это грозит ампутацией пораженной части ноги. По показателям заболеваемости и смертности диабетическую стопу можно сравнить с некоторыми онкологическими заболеваниями.
Иногда синдром диабетической стопы становится первым проявлением сахарного диабета 2 типа. До развития этого осложнения лучше постараться не доводить. Врачи стремятся выявлять заранее пациентов из группы повышенного риска и назначают им меры профилактики.
Причины развития заболевания
В основе развития синдрома диабетической стопы лежит триада: сосудистые нарушения (ангиопатия), неврологические расстройства (нейропатия) и инфекция.
Нейропатия у больных сахарным диабетом затрагивает моторные (двигательные), сенсорные (чувствительные) и вегетативные (управляющие сосудистым тонусом и др.) нервы. Нарушение иннервации внутренних мышц стопы приводит к дисбалансу между сгибанием и разгибанием, деформации. Образуются костные выступы, точки давления — именно в этих местах позже происходят повреждения кожи и возникают язвы.
Поражение вегетативных нервов приводит к тому, что нарушается потоотделение, и кожа стопы становится сухой. Это способствует образованию трещин, впоследствии происходит их инфицирование.
Снижение чувствительности тоже способствует образованию язв. Больной не ощущает повреждений, долго не обращает внимания на раны, трещины, воспаление.
Сосудистые нарушения. Сахарный диабет приводит к повреждению сосудистой стенки, в итоге у таких пациентов развивается атеросклероз, который затрагивает все кровеносные сосуды, быстро прогрессирует. Нарушается кровоснабжение тканей, они перестают получать необходимое количество кислорода и питательных веществ. Ухудшается заживление, снижается устойчивость к патогенным микроорганизмам.
Врачи включают в группу повышенного риска развития синдрома диабетической стопы следующих людей:
- пациенты, у которых нарушена чувствительность в стопах
из-за любых причин; - больные с деформациями стоп;
- люди с ослабленным зрением, слепые — так как они могут легче получить травму и не замечают повреждений;
- люди старческого возраста, пожилые;
- пациенты, которые злоупотребляют алкоголем.
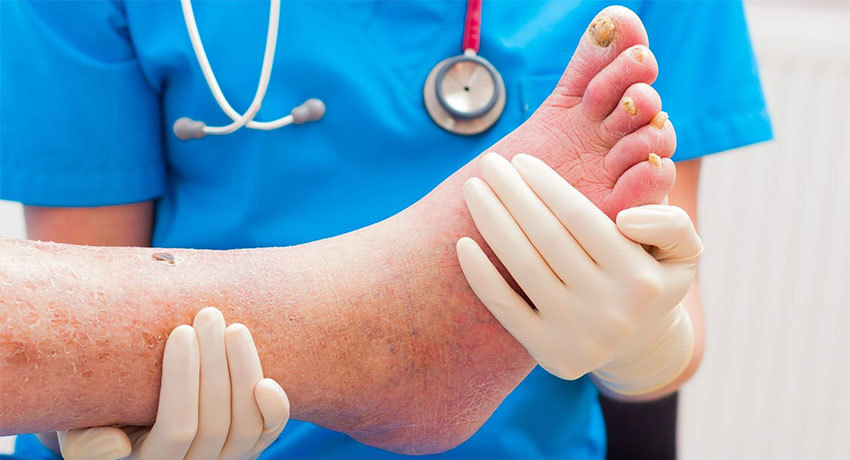
Симптомы
Зачастую пациенты обращаются к врачам с жалобой на раны, трещины на одной или обеих стопах, которые долго не заживают. Длительность существования ран бывает разной: некоторые люди начинают беспокоиться, если видят, что они сохраняются в течение нескольких недель, а некоторые приходят к врачу только спустя годы. Пациент может жаловаться на боль, но этого симптома не будет, если сильно снижена чувствительность. Также на интенсивность болевого синдрома влияет степень нарушения кровоснабжения, тяжесть инфекционного процесса.
Особенно коварен сахарный диабет 2 типа. Эта форма заболевания нередко протекает скрыто, вызывает слабые симптомы, и пациент может обратиться к врачу уже с
Также, в зависимости от стадии и степени выраженности процесса, больной может предъявлять следующие жалобы:
- снижение чувствительности в стопах;
- неприятное чувство онемения, покалывание;
- волдыри на коже стоп;
- изменение цвета, температуры кожи;
- красные «прожилки», «кляксы» на коже;
- боли в стопах.
Если развилась инфекция, то может повыситься температура тела, появляется озноб, ухудшается общее самочувствие. Такие пациенты нуждаются в неотложной медицинской помощи.
Закажите обратный звонок. Мы работаем круглосуточно
Осложнения диабетической стопы
Неврологические, сосудистые расстройства и инфекционный процесс в области стопы при сахарном диабете способны приводить к опасным осложнениям:
- Остеомиелит — инфекционный процесс в костях.
- Абсцесс — полость с гноем.
- Деформации стопы.
- Диабетическая остеоартропатия (стопа Шарко) — состояние, которое приводит к разрушению кости и сустава. При отсутствии своевременного лечения происходит необратимая инвалидизация. Стопа Шарко развивается в четыре фазы: 1 — картина, напоминающая воспаление: покраснение, отек; 2 — вывихи в суставах стопы и переломы костей; 3- разрушение суставов и деформация стопы; 4 — появление язв на своде стопы.
- Гангрена — гибель тканей, вызванная инфекцией. В данном случае зачастую показана ампутация стопы.
Стадии, классификация
Основная классификация заболевания была предложена Группой по изучению диабетической стопы и утверждена Консенсусом по диабетической стопе в 2015 году. Она довольно простая и учитывает ведущую причину повреждения тканей:
- При нейропатической форме на первый план выступает нарушение иннервации. Кожа стопы сухая, теплая на ощупь, она утолщена и более грубая в выступающих местах, которые испытывают повышенное нагрузочное давление. В этих же местах образуются язвы, которые зачастую безболезненные или вызывают лишь небольшие боли.
- При ишемической форме кожа стоп бледная или синюшная, холодная на ощупь, на ней может возникать рубеоз — «диабетическое покраснение». Язвенные поражения и участки некроза чаще всего находятся в области пальцев.
- Нейроишемическая форма сочетает признаки двух предыдущих.
В зависимости от того, насколько глубоко проникают язвы, и насколько сильно повреждены ткани, выделяют пять степеней поражения:
- 0 степень: отсутствие повреждений на коже;
- I степень: поверхностная язва, которая захватывает только кожу;
- III степень: распространение инфекционного процесса в подкожную клетчатку, мышцы стопы;
- IV степень: влажная или сухая гангрена, при которой происходит некроз (гибель ткани) кожи на всю глубину в определенном участке стопы;
- V степень: влажная или сухая гангрена всей стопы или ее части.
В 2003 году была предложена классификация PEDIS, в 2011 году она была пересмотрена и несколько переработана. Данная система основана на глубине поражения тканей, степени нарушения иннервации и кровотока, выраженность инфекции. Еще одна классификация WIFI учитывает глубину дефектов, состояние кровотока, тяжесть инфекционного процесса.
Методы диагностики
Во время первичного приема врач расспрашивает пациента о его жалобах, собирает анамнез. Если уже известно, что пациент страдает сахарным диабетом, то доктор уточняет, как давно диагностировано заболевание, как менялась со временем клиническая картина, какое лечение проводилось, помогает ли оно поддерживать уровень глюкозы в крови на целевых показателях. Проводится осмотр стоп.
Нужно провести анализы крови, чтобы оценить обмен углеводов и липидов (жиров): уровень гликированного гемоглобина, пре- и постпрандиальной гликемии, ЛПНП (липопротеинов низкой плотности), общего холестерина. Чтобы разобраться, какие микроорганизмы вызвали инфекцию, и к каким антибиотикам они чувствительны, берут образцы тканей стопы и отправляют в лабораторию для бактериологического исследования.
Для оценки чувствительности применяют специальный инструмент — эстезиометр. Он представляет собой монофиламент, тонкий волосок, который прижимают к коже так, чтобы он согнулся. При этом сила давления составляет 10 граммов. Сначала монофиламентом воздействуют на кожу предплечья, чтобы продемонстрировать пациенту, какие ощущения он должен испытывать в норме. Затем пациента просят закрыть глаза и проверяют чувствительность на стопе. Также используют пробы с камертонами и другие тесты.
Для оценки состояния кровотока применяют ультразвуковую допплерографию. С помощью нее оценивают
Чтобы выявить поражения костей, проводят рентгенографию стопы и голеностопного сустава.

Лечение
В первую очередь важно воздействовать на причину диабетической стопы: больному нужно назначить лечение, которое поможет удерживать уровень глюкозы в крови на целевых показателях. Если уже развился инфекционный процесс, и пациент не получает препараты инсулина — ему назначают инсулинотерапию.
Огромное значение имеет уход за стопами. Их нужно содержать в чистоте, раны закрывают повязками. Чтобы разгрузить стопу, применяют специальную ортопедическую обувь, стельки, фиксирующие гипсовые повязки.
Назначают препараты, улучшающие кровоснабжение тканей: аспирин, клопидогрел (для профилактики образования тромбов), статины (для снижения уровня холестерина в крови), илопрост, алпростадил альфадекс. При выраженном нарушении кровотока прибегают к эндоваскулярным хирургическим вмешательствам: баллонной ангиопластике, стентированию и др. При баллонной ангиопластике в пораженный сосуд вводят катетер, на конце которого находится баллон, и раздувают его внутри, тем самым расширяя просвет сосуда. Стентирование — установка в суженный участок сосуда стента — специальной трубочки с сетчатой стенкой. Раскрываясь, стент удерживает просвет сосуда в расширенном состоянии.
С инфекцией стопы борются с помощью антибиотиков. Их подбирают в соответствии с чувствительностью микроорганизмов. Пока из лаборатории не пришел результат бактериологического исследования, врач может назначить антибактериальные препараты широкого спектра действия.
При язвенных и раневых дефектах проводят первичную хирургическую обработку. Во время операции хирург иссекает все нежизнеспособные ткани.
Абсолютным показанием к ампутации является обширный некроз тканей, который представляет опасность для жизни больного. Существует и ряд относительных показаний — таких, при которых ампутировать стопу нужно не всегда, и врач должен принимать решение, исходя из конкретной ситуации: выраженный воспалительный процесс в кончиках пальцев, колликвационный некроз — когда ткани дряблые, в них содержится много жидкости. При сухом некрозе ткани «усыхают», мумифицируются — в таких случаях с ампутацией, как правило, можно подождать. Например, если произошел такой некроз пальца, то это не очень опасно, но обратить процесс вспять уже не получится: погибший палец отвалится самостоятельно.
При острой фазе стопы Шарко применяют разгрузочные повязки, гипс, ортопедические устройства. Врач может назначить препараты для укрепления костей: бифосфонаты, витамин D, но они помогают не всегда.
Лечение диабетической стопы — сложный комплексный процесс. В международной клинике Медика24 с такими пациентами работают ведущие врачи-специалисты, применяются все доступные методики, лекарственные препараты новейших поколений. Наши доктора делают всё возможное для того, чтобы не допустить прогрессирования повреждений, сохранить стопу. Мы придерживаемся современных международных рекомендаций, применяем лучший мировой опыт.
Мы вам перезвоним
Профилактика
Чтобы предотвратить развитие диабетической стопы, человек, страдающий сахарным диабетом, должен получать необходимое лечение, регулярно посещать врача, выполнять его рекомендации. Периодически проводят ультразвуковую допплерографию и определяют
Если уже имеется диабетическая нейропатия, сосудистые нарушения, плоскостопие и другие деформации стопы, нужно придерживаться следующих рекомендаций:
- содержать стопы в чистоте;
- регулярно мыть ноги теплой водой и тщательно просушивать их после каждого мытья чистым полотенцем, особенно межпальцевые промежутки;
- не ходить босыми ногами, носить носки;
- носить носки и колготки швами наружу, а еще лучше приобрести белье без швов;
- ровно, аккуратно обрезать ногти;
- не удалять самостоятельно мозоли, кожу с участков, где она становится утолщенной;
- если на стопе появилась царапина, рана, язва, пузырь — немедленно посетить врача.
Вы всегда можете записаться на прием к одному из ведущих врачей в международной клинике Медика24. У нас работают опытные эндокринологи, неврологи, сосудистые хирурги. Не запускайте проблему: диабетическая стопа — грозное осложнение сахарного диабета, нужно начинать лечение сразу, как только появились первые симптомы. В противном случае в будущем можно столкнуться с более серьезными проблемами, вплоть до потери части пораженной конечности.


