Опухоль Клацкина (синонимы: рак в области ворот печени, воротная, хилярная, перихилярная холангиокарцинома) — разновидность холангиокарциномы, злокачественной опухоли, которая развивается из клеток, выстилающих изнутри стенки желчных протоков. Это агрессивное новообразование длительно протекает бессимптомно, зачастую диагностируется на поздних стадиях и сопровождаются неблагоприятным прогнозом. Единственный способ избавиться от опухоли Клацкина — радикальное хирургическое вмешательство, но на момент установления диагноза более чем у половины больных его уже невозможно выполнить. Чаще всего этот тип холангиокарциномы обнаруживают у людей старше 60 лет.
Холангиоцеллюлярный рак — злокачественные опухоли желчного пузыря и желчных протоков — составляет 3% от всех онкологических заболеваний. В России ежегодно диагностируются 3–4 тысячи новых случаев. В зависимости от того, в каких желчных протоках развивается злокачественная опухоль, выделяют три разновидности холангиокарцином:
- Холангиокарцинома ворот печени (опухоль Клацкина) — самая частая разновидность, на нее приходится 50–70% всех случаев. Воротами печени называют поперечную борозду на нижней поверхности органа. Через нее в печень входят воротная вена и печеночная артерия, нервы, выходят лимфатические сосуды, печеночный желчный проток. Печень состоит из двух долей: правой и левой. От них собирают желчь два долевых протока. Сливаясь, они образуют общий печеночный проток. В области этого соединения и возникает опухоль Клацкина. Свое название она получила по фамилии американского врача Джеральда Клацкина (Клатскина), который ее впервые описал.
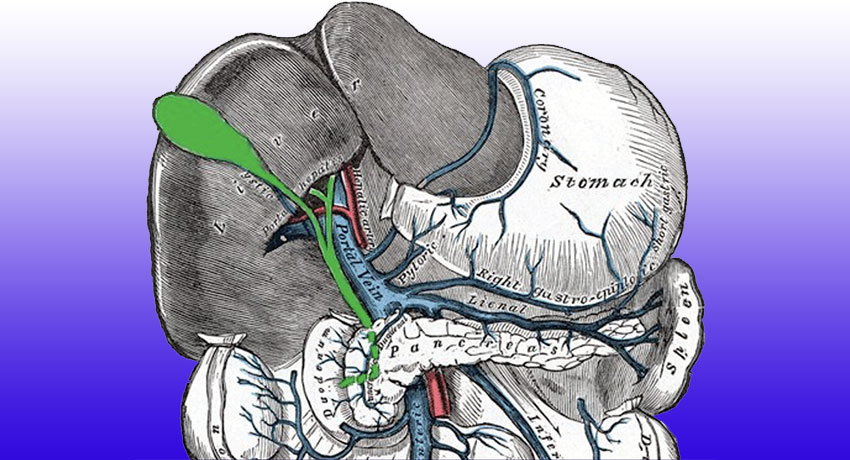
- Холангиокарцинома дистальной локализации возникает ниже, в области слияния печеночного протока и протока желчного пузыря. На нее приходится 42% случаев.
- Внутрипеченочная холангиокарцинома — самая редкая форма. Она составляет всего 8% случаев. Эта опухоль развивается в желчных протоках, которые находятся в ткани печени.
Факторы риска
К факторам риска развития холангиокарцином и, в частности, опухоли Клацкина относят:
- Склерозирующий холангит — воспаление желчных протоков, которое приводит к формированию плотной соединительной ткани. Причина этого заболевания в настоящее время до конца не изучена, но известно, что оно нередко связано с язвенным колитом — поражением толстой кишки.
- Хронический холангит, вызванный инфекционными заболеваниями.
- Паразитарные заболевания: описторхоз, клонорхоз.
- Воспалительные заболевания кишечника: язвенный колит, болезнь Крона.
- Цирроз печени — состояние, при котором нормальная печеночная ткань погибает и замещается фиброзной тканью.
- Вирусные гепатиты B и C.
- Ожирение.
- Сахарный диабет.
- Частое употребление алкоголя.
- Курение.
- Неалкогольная жировая болезнь печени.
Симптомы опухоли Клацкина
Наиболее распространенное проявление хилярной холангиокарциномы — желтуха, состояние, при котором кожа и белки глаз окрашиваются в желтый цвет. Это происходит
Чаще всего сначала возникает желтуха, а спустя некоторое время начинает беспокоить зуд. Иногда, наоборот, зуд становится первым симптомом.
На момент диагностики заболевания примерно треть пациентов отмечают, что в последнее время сильно потеряли в весе. На поздних стадиях опухоль Клацкина вызывает тупые боли под ребрами справа.
Закажите обратный звонок. Мы работаем круглосуточно
Методы диагностики
Обычно при подозрении на поражение печени и желчных протоков обследование начинают с УЗИ, потому что этот метод диагностики самый простой, быстрый и доступный. Он может выявить расширение желчных протоков, но плохо визуализирует саму опухоль, не дает возможности оценить ее размеры, степень распространения в окружающие ткани, лимфатические узлы, брюшину.
Намного более информативна компьютерная томография с внутривенным введением контраста. КТ позволяет оценить размеры и локализацию злокачественной опухоли, в 60–90% случаев точно разобраться, возможна ли радикальная операция, выявить поражение соседних структур в воротах печени, лимфатических узлах.
Холангиография — процедура, во время которой в желчные протоки вводят рентгеноконтрастное вещество и выполняют рентгенографию. Чаще всего проводят эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ): контраст вводят во время эндоскопии двенадцатиперстной кишки с помощью тонкого катетера. Если ее проведение невозможно, выполняют чрескожную чреспеченочную холангиографию с помощью иглы, введенной через кожу. В настоящее время холангиография при подозрении на рак желчных протоков считается менее предпочтительной по сравнению с КТ и МРТ. Тем не менее, она, в отличие от двух этих процедур, позволяет провести другие важные манипуляции:
- Выполнить биопсию злокачественной опухоли.
- Восстановить отток желчи путем установки дренажной трубки или стента.
Главный вопрос, на который должен ответить врач по результатам обследования пациента с холангиокарциномой: можно ли выполнить операцию в достаточном объеме, чтобы удалить злокачественную опухоль?
Чтобы обнаружить все опухолевые очаги в лимфатических узлах и отдаленные метастазы, проводят ПЭТ/
Стадии, классификация
Стадию опухоли Клацкина определяют в соответствии с общепринятой системой TNM, которая предусматривает оценку размера и других характеристик первичной опухоли (T), поражения регионарных лимфатических узлов (N), наличия отдаленных метастазов (M).
Выделяют следующие стадии заболевания:
- Стадия 0: рак «на месте», злокачественная опухоль, которая не распространяется за пределы слоя клеток, выстилающих изнутри желчные протоки.
- Стадия I: злокачественная опухоль, которая прорастает в мышечный, фиброзный слой желчных протоков, но не распространяется на соседние ткани.
- Стадия II: злокачественная опухоль, которая распространяется в окружающую жировую ткань или ткань печени.
- Стадия III: злокачественная опухоль распространяется на ветви печеночной артерии или воротной вены и/или присутствуют очаги в регионарных лимфатических узлах.
- Стадия IVA: злокачественная опухоль, которая вторгается в печеночную артерию, воротную вену, соседние желчные протоки и/или присутствуют очаги в регионарных лимфатических узлах.
- Стадия IVB: присутствуют очаги в лимфатических узлах чревной, брыжеечной артерии, периаортальных, перикавальных лимфоузлах, либо имеются отдаленные метастазы.
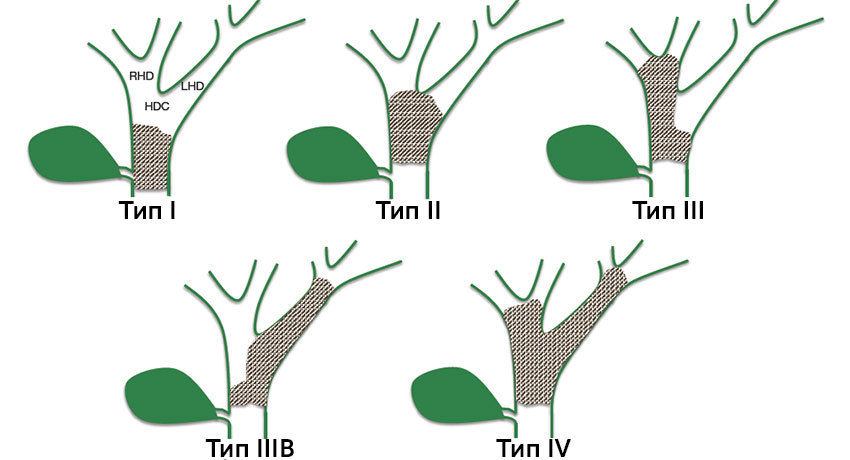
Кроме того, чтобы обозначить расположение злокачественной опухоли, при хилярных холангиокарциномах используют специальную классификацию по Висмуту — Корлетту:
- Тип I: злокачественное новообразование расположено дистальнее слияния правого и левого желчных протоков.
- Тип II: опухоль захватывает место слияния и частично правый и левый протоки.
- Тип III: злокачественная опухоль распространяется на общий печеночный проток и правый (IIIA) или левый (IIIB) проток.
- Тип IV: поражение общего, правого и левого печеночных протоков.
В зависимости от характера роста, опухоли Клацкина делят на три типа: склерозирующие, узелковые и папиллярные. Чаще всего встречаются склерозирующие — они растут в толщу стенки желчных протоков. Узелковые и папиллярные растут в просвет. Наиболее благоприятными считаются папиллярные, они чаще всего являются резектабельными.
Методы лечения
Единственный метод лечения, который позволяет полностью избавиться от опухоли Клацкина и значительно повысить выживаемость — радикальная операция. К ней прибегают при
При механической желтухе операция сопряжена с высоким риском осложнений, поэтому предварительно нужно восстановить отток желчи. В настоящее время для этого зачастую прибегают к стентированию. В заблокированный участок желчных протоков устанавливают стент — небольшую трубку с сетчатой стенкой из металла. Для этого не нужно делать разрезов или проколов на брюшной стенке — манипуляцию проводят во время эндоскопии двенадцатиперстной кишки. Спустя 4–6 недель можно выполнить хирургическое вмешательство.
При резекции печени важно, чтобы осталась достаточно большая часть органа, которая могла бы справляться с его функциями. Если ожидается, что объем оставшейся печеночной ткани будет менее 25%, за 3–5 недель до хирургического вмешательства целесообразно провести эмболизацию ветвей воротной вены. За счет этого происходит гипертрофия ткани печени, и после операции удается сохранить ее больший объем. Это помогает предотвратить печеночную недостаточность.
Некоторым пациентам с неоперабельной опухолью Клацкина может быть предложена трансплантация печени.
После операции может быть назначена адъювантная терапия, например, лучевая терапия в сочетании с химиопрепаратом
При неоперабельном раке в области ворот печени применяют химиотерапию (обычно сочетание гемцитабина с препаратами платины), лучевую терапию.
В ряде случаев применяется фотодинамическая терапия (ФДТ). Пациенту внутривенно вводят особое соединение — фотосенсебилизирующий агент, который накапливается в раковых клетках, и затем активируют его с помощью света. В итоге образуются свободные радикалы, которые уничтожают опухолевые клетки.
Мы вам перезвоним
Прогноз выживаемости
Опухоль Клацкина
Тем не менее, совершенствуются хирургические вмешательства, появляются новые противоопухолевые препараты. Опухоли Клацкина встречаются редко, поэтому их сложно изучать, зачастую не удается собрать нужного количества пациентов, чтобы оценить статистику. Тем не менее, ученые продолжают искать новые подходы, новые эффективные методы лечения. В международной клинике Медика24 применяются все современные методики, новейшие препараты, у нас работают врачи, которые имеют большой опыт лечения холангиоцеллюлярного рака. В нашей клинике пациенты с этими заболеваниями могут получить наиболее эффективную помощь, в соответствии с современными международными стандартами.
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом международной клиники Медика24 Рябовым Константином Юрьевичем.



