Саркома Юинга находится на втором месте по распространенности среди первичных злокачественных опухолей костей, на нее приходится 10–15% всех случаев. Первое место занимает остеосаркома, которая встречается в 50% случаев. Слово «саркома» означает, что злокачественное новообразование развивается из соединительной ткани, в данном случае из костной.
Саркома Юинга — редкое заболевание. Его распространенность составляет 0,6–3 случаев на 1 миллион населения. Заболевание получило свое название в честь врача Джеймса Юинга, который описал его в 1921 году. Чаще всего болеют дети и подростки в возрасте 10–20 лет. У взрослых людей это новообразование встречается очень редко, тем не менее, описаны случаи даже у пациентов 75–90 лет.
Причины и факторы риска
Как и любое онкологическое заболевание, саркома Юинга развивается в результате определенных мутаций, произошедших в клетках. Их точную причину у каждого конкретного пациента назвать невозможно. Факторы риска развития заболевания тоже неизвестны. По результатам некоторых научных исследований можно предположить, что определенную роль играет наследственность.
При саркомах Юинга в клетках опухоли обнаруживают генетические нарушения, которые возникают в течение жизни (то есть не являются наследственными), причем, без
- Слияние генетического материала одиннадцатой и двадцать второй хромосом. При этом определенный ген хромосомы № 11 оказывается рядом с геном EWS хромосомы № 22. Последний активируется, что приводит к бесконтрольному размножению клеток и развитию опухоли.
- Реже активация гена EWS происходит, когда случается обмен генетическим материалом между двадцать второй и другими хромосомами. Причины и механизм этих процессов до настоящего момента остаются неясными.
Знания об этих генетических нарушениях помогли повысить эффективность диагностики саркомы Юинга.
Симптомы заболевания
Саркома Юинга может поражать практически любые кости, а также некоторые мягкие ткани. Наиболее распространенные места локализации:
- Таз и кости нижних конечностей — 70% случаев.
- Плечевая кость и другие кости верхних конечностей — 12–16% случаев.
- Лопатки, ребра, позвонки, ключицы, кости черепа, мелкие кости рук и ног — 10–13%.
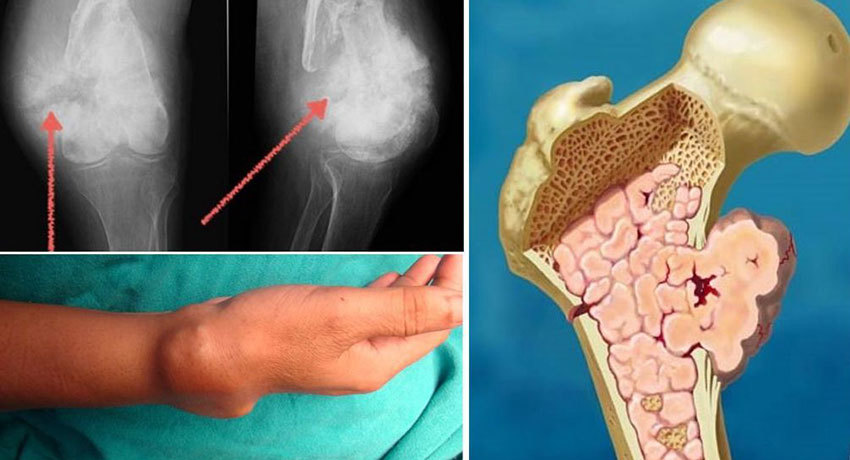
Обычно первым симптомом саркомы Юинга становится боль в пораженной кости. Поначалу она не очень сильная, может самостоятельно стихать и даже полностью исчезать — возникают «светлые промежутки». Если при этом учесть, что большинство детей и подростков очень активны, часто получают травмы, то становится понятно, почему правильный диагноз в большинстве случаев удается установить лишь через несколько месяцев с момента возникновения болей.
Постепенно болевые ощущения становятся более сильными, постоянными, начинают мешать повседневной жизни, нарушают сон. Опухоль становится заметна визуально, быстро растет, болезненна при ощупывании. Кожа над ней обычно имеет красный цвет, заметен отек и сеть сосудов. В 30% случаев кожа над опухолью горячая.
Проявления заболевания зависят от того, какая кость поражена:
- Кости нижних конечностей: хромота, у 5–10% пациентов патологические переломы.
- Позвонки: симптомы сдавления спинного мозга и нервных корешков, параличи, нарушение функции тазовых органов.
Многих пациентов беспокоят такие общие симптомы, как повышенная утомляемость, постоянное чувство усталости, снижение аппетита, потеря веса без видимой причины.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Методы диагностики саркомы Юинга
Обязательное обследование при подозрении на саркому Юинга включает:
- Рентгенографию костей, пораженных первичной опухолью и метастазами.
- Рентгенографию и компьютерную томографию грудной полости.
- Компьютерную томографию или МРТ всех костей и мягких тканей, пораженных опухолевым процессом.
- Позитронно-эмиссионную томографию (
ПЭТ-КТ ). Во время этого исследования в организм пациента вводят безопасный радиофармпрепарат, который накапливается в опухолевых очагах и делает их хорошо заметными на снимках, выполненных с помощью специального оборудования. - Остеосцинтиграфия — исследование обмена веществ в костной ткани с помощью введенных в организм радиофармпрепаратов, которые накапливаются в костях.
Зачастую прибегают к трепанобиопсии. Эту малотравматичную процедуру проводят под местной анестезией, во время нее в кость вводят специальный инструмент — трепан — в виде трубки с острым краем, напоминающей толстую иглу (отсюда второе название процедуры — толстоигольная биопсия) и, таким образом, получают столбик ткани. Толстоигольную биопсию можно провести под навигацией УЗИ и КТ, это повышает точность забора материала. Но в 20% случаев ткани для исследования может не хватить, и процедуру приходится повторять. Тут играют роль размеры, локализация опухоли, уровень мастерства врача.
Наиболее точную патоморфологическую верификацию диагноза обеспечивает открытая инцизионная биопсия. Ее применяют при сложной локализации опухоли, и если оказалась неэффективна трепанобиопсия. Во время этой процедуры делают разрез и удаляют часто саркомы. Такую операцию должен выполнять опытный
Полученный материал исследуют в лаборатории. Проводят гистологическое исследование. Уточнить тип опухоли помогает иммуногистохимия (выявление определенных белков в опухолевой ткани),
Стадии
Стадию саркомы Юинга определяют с помощью общепринятой международной системы TNM, в которой буква T характеризует первичную опухоль, N — поражение регионарных лимфатических узлов, M — наличие отдаленных метастазов. Также учитывают степень дифференцировки (G) опухолевой ткани, которая показывает, насколько клетки саркомы отличаются от нормальных и, соответственно, насколько агрессивно новообразование.
Выделяют следующие стадии заболевания:
- Стадия IA: опухоль не более 8 см, высокая степень дифференцировки (низкая степень злокачественности). Очаги в лимфатических узлах и отдаленные метастазы отсутствуют.
- Стадия IB: опухоль более 8 см в диаметре или несколько опухолей в одной кости. Высокая степень дифференцировки.
- Стадия IIA: опухоль менее 8 см, умеренная или низкая степень дифференцировки (высокая степень злокачественности).
- Стадия IIB: опухоль более 8 см, умеренная или низкая степень дифференцировки.
- Стадия III: несколько очагов в одной кости, умеренная или низкая степень дифференцировки.
- Стадия IVA: метастазы только в легких.
- Стадия IVB: опухолевые очаги в регионарных лимфатических узлах или отдаленные метастазы в разных частях тела.
Зачастую врачи делят саркомы Юинга на две группы: локализованные (только первичная опухоль) и метастатические (очаги в других органах). Это позволяет выбрать оптимальную тактику лечения.
Современные принципы лечения саркомы Юинга
Тактика лечения зависит от локализации и стадии опухоли.
Если саркома Юинга является локализованной и резектабельной, основным методом лечения будет радикальное хирургическое удаление опухоли. Но у большинства пациентов, скорее всего, уже имеются метастатические очаги, просто они не выявляются во время обследования. Поэтому лечение всегда начинают с неоадъювантной химиотерапии. Далее проверяют, можно ли удалить опухоль. Если это так, выполняют операцию.
Удаленную опухоль отправляют на гистологическое исследование. Дальнейшее лечение зависит от его результатов:
- При негативном крае резекции (рядом с линией разреза нет опухолевых клеток) назначают адъювантную химиотерапию.
- При позитивном крае резекции (рядом с линией разреза присутствуют опухолевые клетки) назначают химиопрепараты в сочетании с лучевой терапией.
Если после химиотерапии опухоль является нерезектабельной, назначают повторный курс химиотерапии с лучевой терапией. В ряде случаев саркому кости удается удалить после него. Если опухоль
Наши врачи вам помогут
Лечение метастатической саркомы Юинга
При метастатической саркоме Юинга лечение также начинается с курса химиотерапии. Затем, если это возможно, удаляют первичную опухоль и метастатические очаги. Наиболее благоприятная ситуация — когда имеются лишь единичные метастазы в легких. Некоторые вторичные очаги уничтожают с помощью лучевой терапии или радиохирургии.
Если полная резекция всех опухолевых очагов невозможна, основными методами лечения являются химиотерапия и лучевая терапия.
Прогноз выживаемости
Прогноз при саркоме Юинга зависит от размера опухоли, ее локализации, стадии, ответа на химиопрепараты. Неблагоприятными прогностическими факторами являются диаметр новообразования более 8 см и объем более 100–20 см³, наличие очагов вне костной ткани (более высокий риск рецидива), поражение костей таза.
Важную роль играет локализация метастазов. Если вторичные очаги локализуются только в легких, прогноз более благоприятный. Ситуация хуже, если метастазы находятся в костях и красном костном мозге.
Прогноз наиболее благоприятный, если опухоль хорошо отвечает на противоопухолевую терапию. Если на фоне введения химиопрепаратов погибает вся саркома кости или большая ее часть, пятилетняя выживаемость пациентов достигает 85–95%.
Материал подготовлен заместителем главного врача по лечебной работе международной клиники Медика24, кандидатом медицинских наук Сергеевым Петром Сергеевичем.



