Торакоцентез — инвазивная процедура, во время которой из плевральной полости через прокол в грудной стенке удаляют жидкость или воздух. Эта манипуляция может выполняться как в диагностических, так и в лечебных целях. Одно из показаний к плевроцентезу — экссудативный плеврит, в том числе у онкологических больных.
В международной клинике Медика24 торакоцентез выполняют высококвалифицированные торакальные хирургии, специалисты в области интервенционной хирургии и радиологии. Наши врачи проводят данную процедуру по различным показаниям, в том числе у онкологических пациентов.
Показания к проведению торакоцентеза
Плевральной полостью называют пространство внутригрудной клетки в виде узкой щели, ограниченное плеврой. Плевра представляет собой тонкую гладкую пленку из соединительной ткани, которая состоит из двух листков: париетальный покрывает внутреннюю поверхность стенок грудной полости и средостение, висцеральный — наружную поверхность легких, их сосуды, нервы и бронхи. В норме между листками плевры содержится минимальное количество серозной жидкости — она выполняет роль смазки и уменьшает трение во время дыхания. При некоторых патологиях в плевральной полости скапливается избыточная жидкость. Это состояние называется синдромом плеврального выпота.
Жидкость в плевральной полости может иметь разное происхождение, в зависимости от этого различают два вида выпота:
- Транссудат — отечная жидкость. Она просачивается в плевральную полость за счет увеличения давления крови и снижения онкотического давления плазмы — в крови снижается количество белка, который удерживает жидкость. Такая разновидность выпота в плевральной полости характерна, в частности, для сердечной недостаточности и цирроза печени.
- Экссудат — воспалительная жидкость, которая проникает в плевральную полость в результате повышения проницаемости стенок сосудов. При этом вместе с жидкостью просачиваются эритроциты, лейкоциты, тромбоциты, белки и другие вещества, которые содержатся в плазме крови. Экссудат характерен для рака, пневмонии, различных вирусных инфекций.
За счет удаления лишней жидкости из плевральной полости, торакоцентез помогает улучшить состояние пациента, а лабораторные исследования выпота позволяют разобраться в причинах этого состояния, установить точный диагноз.
Показания к плевроцентезу:
- Плевральный выпот любого объема, если неизвестно, чем он вызван.
- При массивном плевральном выпоте любого происхождения, когда жидкости много, она не дает полноценно расправляться легким и вызывает одышку. Чаще всего врачам приходится иметь дело с плевральным выпотом, вызванным застойной сердечной недостаточностью, пневмонией (воспалением легких), онкологическими заболеваниями, туберкулезом, циррозом. Иногда это состояние возникает как осложнение после перенесенной операции.
В онкологии причиной плеврального выпота чаще всего становятся злокачественные опухоли легких, молочной железы, яичников.
Позвоните. Мы работаем круглосуточно
Противопоказания
Абсолютных противопоказаний, то есть таких, при которых торакоцентез нельзя выполнять ни при каких условиях, нет. К относительным противопоказаниям относят:
- Отсутствие четких данных о том, в каком месте находится жидкость.
- Снижение свертываемости крови.
- Прием антикоагулянтов.
- Измененная анатомия грудной клетки.
- Очень малый объем жидкости — при этом необходимость в лечебном плевроцентезе отсутствует, а выполнение диагностического затруднено.
- Опоясывающий лишай или другие инфекционные заболевания кожи, целлюлит в предполагаемом месте пункции.
- Тяжелые заболевания легких.
- Неконтролируемый сильный кашель.
- Состояния пациента, при которых он не может, отказывается следовать указаниям врача, например, психическое заболевание.
- Риски осложнений несколько увеличиваются при искусственной вентиляции легких с положительным давлением.
Подготовка к процедуре
Перед плевроцентезом проводят обследование, которое включает осмотр врача, рентгенографию грудной клетки, компьютерную томографию, УЗИ, лабораторные анализы, в том числе исследование свертываемости крови. Нестабильные пациенты и больные с высоким риском декомпенсации (ухудшения течения заболевания) нуждаются в дополнительных исследованиях, таких как ЭКГ, пульсоксиметрия.
Врач заранее консультирует пациента, объясняет, с какой целью и как будет проводиться процедура, каковы потенциальные риски, рассказывает о возможных побочных эффектах. Пациент подписывает информированное добровольное согласие на проведение манипуляции. Если больной принимает антикоагулянты (препараты, снижающие свертываемость крови), и если ранее у него были аллергические реакции на введения
Непосредственно перед процедурой врач еще раз осматривает пациента, измеряет артериальное давление, пульс.
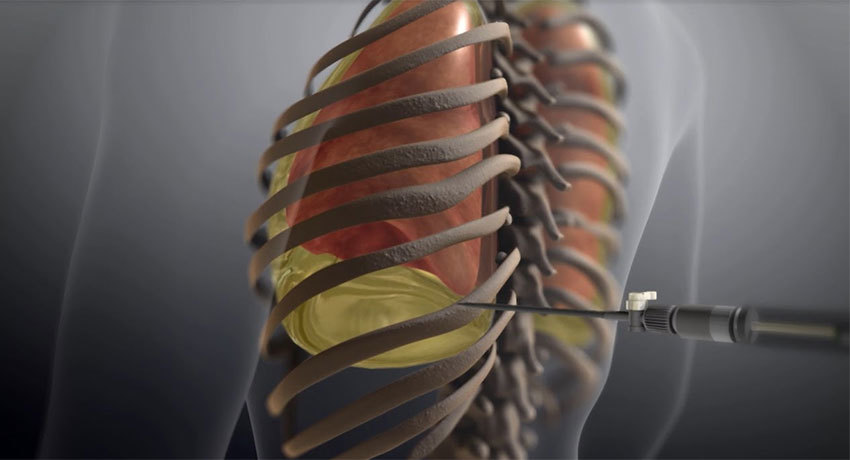
Как проводится торакоцентез?
Плевроцентез можно выполнить как в стационаре, так и без госпитализации, в амбулаторных условиях. Во время процедуры пациент должен сидеть на кушетке с выпрямленной спиной, несколько наклонившись вперед. В некоторых случаях манипуляцию выполняют лежа, например, если больной находится на искусственной вентиляции легких. В таких случаях пациента перемещают на край кровати, руку на стороне пункции помещают за голову, а под противоположное плечо подкладывают валик из свернутого полотенца.
Проводят УЗИ, чтобы определить наличие жидкости в плевральной полости, оптимальное место прокола. Обычно пункцию выполняют в шестом, седьмом или восьмом межреберном промежутке по средней или задней подмышечной линии.
Когда игла оказывается в плевральной полости, врач удаляет жидкость и собирает ее небольшое количество (около 30 мл) для анализа. Если нужно удалить более 500 мл выпота, врач должен внимательно наблюдать за состоянием пациента во время процедуры. При появлении боли, одышки или снижении артериального давления манипуляцию прекращают.
Если нужно обеспечить регулярный отток жидкости в течение длительного времени, в плевральную полость устанавливают катетер и соединяют его наружный конец со специальным мешком в виде «гармошки», который обеспечивает отрицательное давление. Если такой необходимости нет, иглу извлекают и накладывают на место прокола стерильную повязку.
Анализы плеврального выпота
В лаборатории анализируют различные характеристики жидкости, полученной из плевральной полости, чтобы выяснить ее происхождение и установить точный диагноз:
- Внешний вид. Транссудат обычно прозрачный, а экссудат мутный, может быть кровянистым.
- pH. Если он менее 7,2 — это показание к установке в плевральную полость дренажной трубки.
- Содержание белка. В экссудате его количество обычно превышает 30г/л, в транссудате — меньше.
- Соотношение плевральная жидкость/плазма. В транссудате менее 0,5, в экссудате — более 0,5.
- Содержание глюкозы. В транссудате составляет более 3,33 ммоль/л, в экссудате может быть разным, чаще всего менее 3,33 ммоль/л.
- Полиморфноядерные лейкоциты. В транссудате обычно <50%, в экссудате >50%, при остром воспалительном процессе.
- Эритроциты. В транссудате их содержится менее 5000/мл, в экссудате — различное количество.
- Цитологическое исследование направлено на обнаружение в плевральном выпоте опухолевых клеток. Иммуноцитохимический анализ помогает изучить их характеристики и назначить эффективную терапию.
- Анализ на онкомаркеры — вещества, которые вырабатываются раковыми клетками.
N-концевой прогормон натрийуретического пептида головного мозга — маркер сердечной недостаточности.- Амилаза — исследуется при подозрении на разрыв пищевода, заболевания поджелудочной железы.
- Посев на микрофлору применяют для диагностики бактериальных инфекций.
Наши врачи вам помогут
Возможные осложнения
Вероятность развития осложнений во время и после плевроцентеза напрямую зависит от опыта врача. В научной литературе нет данных о том, как часто возникают осложнения при проведении процедуры опытными специалистами — если врач хорошо владеет методикой, риски стремятся к нулю. По поводу частоты осложнений у начинающих и обучающихся докторов в англоязычных источниках можно встретить такие данные:
Серьезные осложнения:
- Пневмоторакс (11%) — скопление воздуха в плевральной полости, которое приводит к коллапсу (спадению) легкого;
- Гемоторакс (0,8%) — скопление крови в плевральной полости;
- Повреждение печени или селезенки (0,8%);
- Повреждение диафрагмы;
- Эмпиема — нагноение — плевры;
- Распространение опухолевых клеток.
Неопасные осложнения:
- Боль в грудной клетке (22%);
- Неудачная попытка получить плевральный выпот во время аспирации (13%);
- Кашель (11%);
- Подкожная гематома (синяк на коже) 2%;
- Подкожная серома (0,8%) — скопление жидкости в подкожной жировой клетчатке;
- Вазовагальный обморок — вызван стрессом, изменением сердечного ритма и падением кровяного давления.
В международной клинике Медика24 торакоцентез выполняют высококвалифицированные врачи, обладающие большим опытом проведения данной процедуры. Опыт и профессионализм, внимательное и ответственное отношение к каждому пациенту помогают нашим докторам свести вероятность осложнений к минимуму.
После процедуры
Кашель после плевроцентеза — нормальное явление, через некоторое время он проходит, но если он сильный и сохраняется долго, нужно обратиться к врачу. Также нужно сообщить доктору, если беспокоят боли в грудной клетке или одышка. С целью обезболивания после торакоцентеза могут быть назначены препараты из группы нестероидных противовоспалительных средств (НПВС).
Раньше всем пациентам после эвакуации плеврального выпота назначали рентгенографию, чтобы убедиться в отсутствии пневмоторакса, оценить количество оставшейся жидкости и состояние легочной ткани. В настоящее время это контрольное исследование рекомендуется проводить только в определенных случаях:
- если пациент находится на искусственной вентиляции легких;
- если иглу в плевральную полость вводили более одного раза;
- если во время процедуры из плевральной полости был удален воздух;
- если у пациента после процедуры появились симптомы пневмоторакса.
Помимо торакоцентеза, для лечения экссудативного плеврита у онкологических больных применяют и другие методы:
- Химиотерапия направлена на борьбу со злокачественной опухолью, за счет чего уменьшает накопление жидкости в плевральной полости.
- Торакостомия — операция, во время которой на грудной стенке делают небольшой надрез и вводят в плевральную полость дренажную трубку. Последнюю соединяют с гидравлическим отсасывающим дренажным устройством.
- Установка временного катетера, с помощью которого сливают жидкость.
- Плевродез — процедура, во время которой в плевральную полость вводят препарат, вызывающий образование спаек и склеивание листков плевры — это помогает предотвратить дальнейшее накопление жидкости.
- Шунтирование — операция, во время которой искусственно создают пути оттока для плеврального выпота.
В международной клинике Медика24 работают врачи, которые имеют большой опыт лечения онкологических больных с плевральным выпотом. Мы применяем наиболее современные методики, работаем в соответствии с международными стандартами, не только боремся с основным заболеванием, но и стараемся обеспечить максимально высокое качество жизни пациента.



